Obezita a její léčba
Obezita je jedním z onemocnění, jehož prevalence v posledních několika desetiletích prakticky setrvale stoupá. Přestože ve vyspělých zemích světa včetně České republiky se zdá být tento postup v poslední době zpomalen, zdaleka se nedaří počet pacientů s obezitou snižovat. Proč tomu tak je? Můžeme v nejbližší době očekávat změnu tohoto trendu?
Proč je obezita nebezpečná?
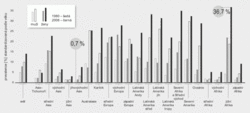
Obezita byla dlouho považována pouze za jakousi kosmetickou vadu způsobenou nedisciplinovaností obézních pacientů. Teprve v poslední době jí byl jednoznačně přiznán status nemoci se všemi důsledky z toho plynoucími. Obezita je definována jako zmnožení tukové tkáně v organismu nad normální mez. Ta se podle pohlaví a věku pohybuje zhruba v rozmezí 20–30 % tělesné hmotnosti, při těžké obezitě však může stoupat až nad 50 %. Diagnostika obezity je založena na dnes již klasickém výpočtu body mass indexu [zkratka BMI; hmotnost v kg/(výška v metrech2)]. Tento výpočet vcelku spolehlivě odhalí obezitu u většiny populace snad s výjimkou kulturistů či jiných sportovců s mimořádně vyvinutou svalovou hmotou, protože u běžného pacienta je za stoupající hmotností téměř vždy vzestup obsahu tukové tkáně v organismu. Obezita je pak definována jako BMI > 30 kg/m2, normální hmotnost jako BMI < 25 kg/m2, rozmezí 25,1–29,9 kg/m2 je označováno jako nadváha. V České republice je pacientů s obezitou kolem 25 % dospělé populace, dalších 30–40 % má nadváhu.
 Obezita je spojena nejen se zvýšením obsahu tukové tkáně, ale také s významnou změnou její struktury i funkce. U obézních pacientů dochází k značnému zvětšení (hypertrofii) adipocytů, které jsou přeplněny zásobními tuky (triglyceridy) a již nejsou dobře schopny ukládat další. To je problém, protože při přetrvávajícím přívodu další nadbytečné energie se lipidové metabolity ukládají v dalších tkáních, kde za normálních plností být nemají – především ve svalové a jaterní tkáni (známé ztučnění či steatoza jater). Lipidové metabolity zde interferují se signální kaskádou základního regulátoru metabolismu glukózy – inzulinu, vedou ke snížené citlivosti na jeho účinky a posléze u řady pacientů i k rozvoji cukrovky 2. typu. Lipidové metabolity se navíc mohou ukládat i přímo ve slinivce břišní, což může posléze vést k snížení sekrece inzulinu, a i tím přispět ke vzniku cukrovky 2. typu.
Obezita je spojena nejen se zvýšením obsahu tukové tkáně, ale také s významnou změnou její struktury i funkce. U obézních pacientů dochází k značnému zvětšení (hypertrofii) adipocytů, které jsou přeplněny zásobními tuky (triglyceridy) a již nejsou dobře schopny ukládat další. To je problém, protože při přetrvávajícím přívodu další nadbytečné energie se lipidové metabolity ukládají v dalších tkáních, kde za normálních plností být nemají – především ve svalové a jaterní tkáni (známé ztučnění či steatoza jater). Lipidové metabolity zde interferují se signální kaskádou základního regulátoru metabolismu glukózy – inzulinu, vedou ke snížené citlivosti na jeho účinky a posléze u řady pacientů i k rozvoji cukrovky 2. typu. Lipidové metabolity se navíc mohou ukládat i přímo ve slinivce břišní, což může posléze vést k snížení sekrece inzulinu, a i tím přispět ke vzniku cukrovky 2. typu.
Tuková tkáň je však také významným producentem hormonů a cytokinů – podle některých autorů produkuje více než 600 různých faktorů. Tuk obézních pacientů je infiltrovanější bílými krvinkami, které tam vstupují vzhledem ke zvýšené apoptóze adipocytů a vytvářejí nadměrné množství faktorů snižujících citlivost na inzulin a působících prozánětlivě. Kombinace výše popsaného ektopického ukládání lipidů a endokrinní dysfunkce tukové tkáně zvyšuje riziko vzniku cukrovky 2. typu, vysokého tlaku, poruchy metabolismu tuků a řady dalších nemocí. Kombinace obezity s uvedenými nemocemi je nazývána metabolický syndrom a jeho přítomnost výrazně zvyšuje riziko kardiovaskulárních komplikací u těchto pacientů. Z toho vyplývá, že u pacientů s obezitou existuje daleko vyšší pravděpodobnost vzniku srdečního infarktu, cévních mozkových příhod a dalších komplikací než u pacientů bez obezity. Léčba těchto komplikací pak stojí nemalé prostředky, často je obtížná a mnohdy málo úspěšná.
Proč tedy obezitě nepředcházíme?
 Nikdo jistě nezpochybňuje tezi, že nejúčinnější by bylo obezitě předcházet. Proč však její výskyt neustále stoupá? Lidstvo se ve své historii s výjimkou posledních několika desetiletí prakticky neustále potýkalo s nedostatkem potravy, který bohužel stále trvá v řadě rozvojových zemí. Jedna z vysvětlujících teorií – teorie šetrných genů (viz též Ludmila Kazdová, Michal Pravenec, Vesmír 84, 356, 2005/6) – vychází z předpokladu, že v průběhu vývoje lidstva docházelo k jakési genetické selekci. Přežívali pouze jedinci, kteří dokázali nejúčinněji konzervovat energii ve formě tukové tkáně při ojedinělých epizodách dostatku potravy. Ti pak předávali své „šetrné geny“ svým potomkům. Zatímco „šetrná“ genetická výbava se ve vyspělých zemích světa v posledních letech prakticky nezměnila, dramaticky ubylo všech forem fyzické aktivity a zvýšila se dostupnost kaloricky bohaté stravy pro široké vrstvy obyvatelstva. V dobách ještě relativně nedávných jezdili téměř všichni autobusem či vlakem a nakupovat chodili pěšky, dnes naopak prakticky všichni jezdí auty do nákupních center pro obrovské nákupy potravin. K fyzické aktivitě a zdravé výživě (která byla pro naše předky zcela přirozená) se většina z nás musí aktivně nutit a zdaleka ne všem se to daří. Postupně tak převaha z nás přibírá, konkrétně v České republice v dospělém věku v průměru 0,25–0,5 kg ročně. Není proto překvapující, že na setkáních dvacet let po maturitě se mnohdy se svými spolužáky a spolužačkami obtížně poznáváme. Předcházení obezitě vyžaduje zejména u jedinců s genetickou predispozicí velmi intenzivní edukaci již od dětského věku. Přes dostupnost digitálních technologií, facebooku a prakticky všech informací přes internet to není vůbec jednoduchá úloha. Navíc rodiče s obezitou či nadváhou a špatnými návyky velmi těžko vychovají štíhlé děti se zdravými návyky. Zde se totiž k nepříznivým genetickým vlohám (mimochodem determinujícím hmotnost až z 50 %) ještě přidávají negativní vlivy epigenetické. Změna tohoto stavu by vyžadovala skutečně velké úsilí nejen zdravotníků, ale všech zodpovědných činitelů. V dlouhodobé perspektivě by preventivní programy jistě přinesly vzhledem ke snížení výskytu dlouhodobých zdravotních komplikací nemalé úspory. Ale upřímně řečeno při současném postoji našich politických reprezentací, které převážně postupují podle hesla „bližší košile než kabát“, není bohužel příliš realistické očekávat, že bude někdo uvažovat v perspektivě několika desítek let.
Nikdo jistě nezpochybňuje tezi, že nejúčinnější by bylo obezitě předcházet. Proč však její výskyt neustále stoupá? Lidstvo se ve své historii s výjimkou posledních několika desetiletí prakticky neustále potýkalo s nedostatkem potravy, který bohužel stále trvá v řadě rozvojových zemí. Jedna z vysvětlujících teorií – teorie šetrných genů (viz též Ludmila Kazdová, Michal Pravenec, Vesmír 84, 356, 2005/6) – vychází z předpokladu, že v průběhu vývoje lidstva docházelo k jakési genetické selekci. Přežívali pouze jedinci, kteří dokázali nejúčinněji konzervovat energii ve formě tukové tkáně při ojedinělých epizodách dostatku potravy. Ti pak předávali své „šetrné geny“ svým potomkům. Zatímco „šetrná“ genetická výbava se ve vyspělých zemích světa v posledních letech prakticky nezměnila, dramaticky ubylo všech forem fyzické aktivity a zvýšila se dostupnost kaloricky bohaté stravy pro široké vrstvy obyvatelstva. V dobách ještě relativně nedávných jezdili téměř všichni autobusem či vlakem a nakupovat chodili pěšky, dnes naopak prakticky všichni jezdí auty do nákupních center pro obrovské nákupy potravin. K fyzické aktivitě a zdravé výživě (která byla pro naše předky zcela přirozená) se většina z nás musí aktivně nutit a zdaleka ne všem se to daří. Postupně tak převaha z nás přibírá, konkrétně v České republice v dospělém věku v průměru 0,25–0,5 kg ročně. Není proto překvapující, že na setkáních dvacet let po maturitě se mnohdy se svými spolužáky a spolužačkami obtížně poznáváme. Předcházení obezitě vyžaduje zejména u jedinců s genetickou predispozicí velmi intenzivní edukaci již od dětského věku. Přes dostupnost digitálních technologií, facebooku a prakticky všech informací přes internet to není vůbec jednoduchá úloha. Navíc rodiče s obezitou či nadváhou a špatnými návyky velmi těžko vychovají štíhlé děti se zdravými návyky. Zde se totiž k nepříznivým genetickým vlohám (mimochodem determinujícím hmotnost až z 50 %) ještě přidávají negativní vlivy epigenetické. Změna tohoto stavu by vyžadovala skutečně velké úsilí nejen zdravotníků, ale všech zodpovědných činitelů. V dlouhodobé perspektivě by preventivní programy jistě přinesly vzhledem ke snížení výskytu dlouhodobých zdravotních komplikací nemalé úspory. Ale upřímně řečeno při současném postoji našich politických reprezentací, které převážně postupují podle hesla „bližší košile než kabát“, není bohužel příliš realistické očekávat, že bude někdo uvažovat v perspektivě několika desítek let.
Neumíme-li obezitě předcházet, dokážeme ji léčit?
Pozorný čtenář si jistě vydedukuje již z názvu tohoto článku, že ani zde nebude odpověď přehnaně optimistická. Zamyslíme-li se nad otázkou, jaká je nejpřirozenější léčba obezity, je odpověď celkem jasná. Zdravá, mírně redukční dieta a dostatek fyzické aktivity, aby hmotnost postupně klesala. Tento přístup snad může vcelku dobře fungovat u mladších, dobře motivovaných pacientů s lehčími stupni obezity a bez přítomnosti dlouhodobých komplikací. Problém je v tom, že takovýchto pacientů není v našich ambulancích mnoho. Většina pacientů vyhledá lékaře spíše až ve chvíli, kdy je k tomu donutí zdravotní důvody. A v tomto stadiu bychom již potřebovali intenzivní pomoc léků.
Ideální lék na obezitu by měl být dostatečně účinný, dlouhodobě bezpečný a dobře tolerovatelný. Snížení hmotnosti je teoreticky možné dosáhnout snížením příjmu potravy – tedy utlumením pocitu hladu, dále zvýšením energetického výdeje, optimálně kombinací obojího. Zde je ale další velký háček. Potrava, a to zejména cukry a tuky, je dnes zřejmě nejjednodušším způsobem, jak si v mozku vyvolat příjemné pocity, uklidnit se po náročném dni a potlačit prodělaný stres. A takového uklidnění spíše dosáhneme konzumací dobré čokolády či klobásy než chroustáním brokolice. Odpírání a omezování příjmu potravy není vzhledem k našim dlouho se vyvíjejícím mechanismům chránícím nás před vyhladověním pro mozek přirozené. Nepřekvapuje proto, že řada nadějných a dříve používaných léků na obezitu byla stažena z trhu pro zvýšený výskyt depresí u léčených pacientů.
Zvýšení energetického výdeje pomocí léků je bohužel také problematické. Léky, které mají tyto účinky, zvyšují většinou aktivitu sympatického nervového systému, což s sebou nese i vyšší krevní tlak a pulz, nespavost a další nežádoucí účinky. Léky založené na tomto principu i přes snížení hmotnosti vedly dosti často ke zvýšení kardiovaskulárních komplikací, a proto většina z nich již také není dostupná. Dnes s výjimkou jedné látky snižující vstřebávání tuků v potravě inhibicí střevní lipázy (lék orlistat) nemáme v Evropě k dispozici téměř žádné antiobezitikum. Zmíněný orlistat není bohužel příliš účinný a při konzumaci jen trochu většího množství tuků navíc dokáže vyvolat velmi imperativní průjmy. Jeho dlouhodobá tolerance proto není ideální a celkově problém obezity neřeší. V USA je léků schválených k léčbě obezity v současné době o něco více. Žádný z nich však není tou magickou pilulkou, která by dokázala snížit hmotnost o desítky kilogramů.
Vyřeší obezitu bariatrická chirurgie?
Jednu účinnou léčbu obezity však přece jen k dispozici máme, a tou je léčba chirurgická. V současné době je možné u pacientů s těžkou obezitou (BMI nad 40 kg/m2), případně středně těžkou obezitou (BMI 35–39,9 kg/m2) s přítomností metabolických komplikací, jako je například cukrovka, indikovat chirurgickou léčbu. Ta spočívá buď ve zmenšení objemu žaludku různými metodami, v kombinaci zmenšení objemu žaludku s vyřazením části tenkého střeva ze vstřebávání potravy, popřípadě pouze ve vyřazení větší části tenkého střeva ze vstřebávání potravy. Takto můžeme i u pacientů s těžkou obezitou dosáhnout snížení hmotnosti až o několik desítek kilogramů. Rozsáhlejší operace s vyřazením části tenkého střeva ze vstřebávání potravy navíc vedou ke zlepšení či úplnému vymizení cukrovky či dalších metabolických komplikací, a to relativně nezávisle a dříve, než dojde k výraznému snížení hmotnosti. Proč tomu tak přesně je, zatím nevíme, ale jistě se nabízí ovlivnění sekrece střevních hormonů regulujících pocit sytosti a celá řada dalších intenzivně zkoumaných, ale dosud přesně neobjasněných mechanismů.
I zde je však řada nevyřešených otázek. Jednu jsem již naznačil: zatím vlastně nevíme přesně, jakými metabolickými mechanismy bariatrická chirurgie působí. Počty operovaných pacientů jsou navíc relativně nízké (v České republice několik tisíc ročně). Před operací i po ní by měli být tito pacienti intenzivně sledováni a edukováni. Celoživotně by měli dodržovat dietu a zejména po rozsáhlejších operacích by u nich měly být celoživotně sledovány hladiny vitaminů a stopových prvků. Pokud pacient například po bariatrickém zmenšení žaludku dietu dodržovat přestane, žaludek se mu postupně roztáhne a operace po několika letech prakticky nepůsobí.
Je v dohledu magická pilulka?
Čtenáře musím zklamat konstatováním, že magická pilulka na dohled není. Existuje ale řada léků, které by mohly pomoci. Mezi nejzajímavější, dosud používané jen pro léčbu pacientů s cukrovkou 2. typu, patří tzv. analoga glukagon-like peptidu 1 – střevního hormonu, který kromě zlepšení kompenzace cukrovky též snižuje příjem potravy a hmotnost. Tyto léky by snad v dohledné době mohly být k dispozici i pro obézní pacienty bez cukrovky. Zde se ovšem nejedná přímo o magickou pilulku, ale spíše o magickou injekci. A ani v tomto případě se účinek nevyrovná bariatrickým operacím. Ještě lepším řešením by byly léky ovlivňující regulaci příjmu potravy na několika úrovních zároveň. V experimentu jsou již testovány kombinované peptidy působící současně na několik signálních kaskád regulujících příjem potravy. Kdy se dočkáme jejich klinického testování, ale zatím nevíme. Navíc adaptační mechanismy našeho organismu historicky skvěle vybaveného na boj s nedostatkem potravy jsou opravdu velmi silné a každý, byť zpočátku účinný lék postupně účinnost ztrácí.
Co tedy můžeme dělat?
Pro nás, kteří dosud obézní nejsme, jednoznačně platí, že bychom se především měli obezity vyvarovat. Je to sice nekonečný boj (pesimisté říkají, že konečný), pravidelnou fyzickou aktivitou a zdravou stravou však můžeme předejít nejen obezitě, ale také cukrovce 2. typu a řadě nádorových i dalších onemocnění. Pro relativně zdravého člověka středních let to znamená ujít denně 10 000 kroků (cca 6 kilometrů) a jíst tak, aby se naše hmotnost dlouhodobě nezvyšovala. Výbornou motivační pomůckou je krokoměr. Opakovaně jsem jeho efekty vyzkoušel na sobě a zejména pro soutěživější jedince je počítání ušlých kroků skvělou motivací. Pokud již obézní jsme, měli bychom pravidelně chodit na preventivní prohlídky, aby byla případná metabolická či jiná onemocnění odhalena včas, a také bychom měli co nejdříve začít měnit svůj životní styl a dietu, nejlépe pod dozorem lékaře-obezitologa. Jinak by se nám totiž mohlo stát, že bychom se magické pilulky nemuseli ve zdraví dočkat.
Tento článek si dovoluji věnovat panu profesoru Vratislavu Schreiberovi, DrSc., k jeho devadesátým narozeninám (* 29. 6. 1924). Měl jsem to potěšení být doktorandem a žákem pana profesora a i nadále čerpám při setkáních s ním rady a inspiraci pro další výzkum. Pan profesor byl nepochybně jedním z prvních českých vědců, který dokázal plně pochopit zásadní vědecké objevy a jejich klinický dopad. Díky tomu se naše skupina tehdy ještě pod vedením pana profesora začala tématem endokrinní funkce tukové tkáně v polovině devadesátých let zabývat a věnuje se mu i v současné době. Teprve dnes dokáži plně docenit, jak zásadní pro mě bylo setkání s panem profesorem na začátku mé vědecké kariéry. Z jeho příkladu, podpory, neúnavné pracovitosti, ale také skromnosti, smyslu pro humor a výjimečné ochoty nezištně předat své zkušenosti mladším čerpám dodnes. Panu profesorovi přeji k jeho narozeninám vše nejlepší a především pevné zdraví, tak abych se na naše pravidelná setkání mohl těšit ještě mnoho let.
Martin Haluzík
Ke stažení
 článek ve formátu pdf [678,99 kB]
článek ve formátu pdf [678,99 kB]
O autorovi
Martin Haluzík