Mitochondrie a necitlivost k inzulinu
Nuzota z lidí lotry činí a vlky z lesů žene hlad.“1) Tak to platilo odnepaměti. Všechny organismy, které chtěly v evoluci uspět, se musely s neustálým nedostatkem potravy nějakým způsobem vypořádat. Jak se jim to podařilo? Jednoduše si navykly dosyta se nažrat při každé z těch nemnoha příležitostí, které se jim naskytly, a přebytečné živiny potom uložit jako energetickou zásobu na horší časy.
O blahobytu a strádání
 Ukládání zásob a jejich opětná mobilizace musí být ovšem citlivě regulovány, což u člověka zajišťují zejména hormony Langerhansových ostrůvků slinivky břišní. „Hormon nadbytku“ inzulin podporuje vychytávání glukózy i lipidů z krve a syntézu tuku (triglyceridu) v tukové tkáni i škrobu (glykogenu) v játrech a svalech, kdežto „hormon nedostatku“ glukagon, sekretovaný v době hladovění, působí opačně. Povzbuzuje rozklad zásobních tuků a glykogenu stejně jako jaterní syntézu glukózy (glukoneogenezi), a tím zvyšuje hladinu glukózy i hladinu lipidů v plazmě.
Ukládání zásob a jejich opětná mobilizace musí být ovšem citlivě regulovány, což u člověka zajišťují zejména hormony Langerhansových ostrůvků slinivky břišní. „Hormon nadbytku“ inzulin podporuje vychytávání glukózy i lipidů z krve a syntézu tuku (triglyceridu) v tukové tkáni i škrobu (glykogenu) v játrech a svalech, kdežto „hormon nedostatku“ glukagon, sekretovaný v době hladovění, působí opačně. Povzbuzuje rozklad zásobních tuků a glykogenu stejně jako jaterní syntézu glukózy (glukoneogenezi), a tím zvyšuje hladinu glukózy i hladinu lipidů v plazmě.
Po miliony let tak četní živočichové přežívali navzdory nepravidelnému příjmu potravy. Dnes ovšem musíme úvodní citát revidovat. Lesy jsou již víceméně odvlčeny a také rozmístění lotrů je rovnoměrnější, méně svázané se sociálními podmínkami. Neustálý růst životní úrovně ve vyspělých zemích zbavil moderního člověka hrozby skutečné existenční nuzoty. Naše těla, projektovaná po miliony let za účelem přestát hladové roky, v čase všeobecného dostatku utěšeně tloustnou. Kostra a oběhový systém jsou neúměrně přetěžovány a dostavuje se řada civilizačních poruch. Kéž bychom dokázali vzdorovat prastarému imperativu: Ulož, co můžeš! Ale ono by to možná šlo, stačilo by přece, kdybychom přestali reagovat na inzulin…
Tak se také opravdu děje. Obezita je stavem velmi podobným celkovému chronickému zánětu. V buňkách četných tkání jsou aktivovány prozánětlivé signální kaskády a některé jejich členy pak mohou potlačit činnost inzulinové dráhy. Způsob, jímž se to děje, se tkáň od tkáně liší, nicméně výsledkem je vždy snížená citlivost buněk k působení inzulinu (inzulinová rezistence). Tento stav má i odvrácenou tvář: β-buňky Langerhansových ostrůvků začnou produkovat nadbytek inzulinu. To se zpočátku vyřeší poklesem citlivosti tkání, posléze však selžou β-buňky a postupně se vyvine cukrovka (diabetes mellitus) 2. typu.
A co na to mitochondrie?
Co znamená cukrovka pro jednotlivou buňku? A jakou roli v ní zastává ústřední hráč energetického metabolismu – mitochondrie? Intuitivně očekáváme, že plynulý chod rozkladných procesů v mitochondriích bude nezbytný pro správný průběh buněčného metabolismu a že poruchy v činnosti mitochondrií budou svázány s narušením řídicích mechanismů.
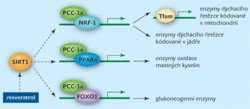 Jak známo, v mitochondrii probíhají klíčové závěrečné kroky téměř všech hlavních rozkladných drah. Právě zde se β-oxidací odbourávají mastné kyseliny, v matrix probíhá rovněž citrátový cyklus (viz Vesmír 81, 624, 2002/11; 82, 627, 2003/11) a ve vnitřní mitochondriální membráně jsou lokalizovány enzymatické komplexy dýchacího řetězce, který produkuje většinu adenozintrifosfátu2) v buňce. Součinnost těchto pochodů je z velké části zajišťována látkou PGC‑1α, která zesiluje účinek četných transkripčních faktorů, a ovládá tak expresi jaderných i mitochondriálních genů pro enzymy dýchacího řetězce, expresi genů pro enzymy oxidace mastných kyselin i geny pro syntézu glukózy. Pokles hladiny PGC‑1α se projeví zastavením zmíněných pochodů, a posléze zablokováním mitochondriálních procesů.
Jak známo, v mitochondrii probíhají klíčové závěrečné kroky téměř všech hlavních rozkladných drah. Právě zde se β-oxidací odbourávají mastné kyseliny, v matrix probíhá rovněž citrátový cyklus (viz Vesmír 81, 624, 2002/11; 82, 627, 2003/11) a ve vnitřní mitochondriální membráně jsou lokalizovány enzymatické komplexy dýchacího řetězce, který produkuje většinu adenozintrifosfátu2) v buňce. Součinnost těchto pochodů je z velké části zajišťována látkou PGC‑1α, která zesiluje účinek četných transkripčních faktorů, a ovládá tak expresi jaderných i mitochondriálních genů pro enzymy dýchacího řetězce, expresi genů pro enzymy oxidace mastných kyselin i geny pro syntézu glukózy. Pokles hladiny PGC‑1α se projeví zastavením zmíněných pochodů, a posléze zablokováním mitochondriálních procesů.
Co za inzulinovou rezistenci může?
 Otázkou je, zda může takto porušená funkce mitochondrií vyvolat necitlivost k inzulinu. Jednoznačnou odpověď neznáme. Četné studie již přesvědčivě prokázaly souvislost mezi inzulinovou rezistencí a poruchou fungování mitochondrií. Ve svalech diabetiků a jejich příbuzných byla zjištěna snížená exprese PGC‑1α i dalších transkripčních faktorů a zmenšený obrat β-oxidace, který vyústil až v hromadění tuků ve svalových buňkách. Logickým vysvětlením pro tato pozorování by byl model, v němž narušení katabolických pochodů v mitochondriích3) vede postupně k přetížení mitochondrií a k hromadění neodbouraných metabolitů, což má nakonec za následek rozvoj inzulinové rezistence. Výsledky zmíněných studií ovšem samy o sobě příčinu těchto procesů neobjasní. Je totiž možné, že necitlivost k inzulinu nejdříve navodí nějaké vnější faktory, a teprve v důsledku toho je činnost mitochondrií narušena. Názory na tuto problematiku se rozcházejí.
Otázkou je, zda může takto porušená funkce mitochondrií vyvolat necitlivost k inzulinu. Jednoznačnou odpověď neznáme. Četné studie již přesvědčivě prokázaly souvislost mezi inzulinovou rezistencí a poruchou fungování mitochondrií. Ve svalech diabetiků a jejich příbuzných byla zjištěna snížená exprese PGC‑1α i dalších transkripčních faktorů a zmenšený obrat β-oxidace, který vyústil až v hromadění tuků ve svalových buňkách. Logickým vysvětlením pro tato pozorování by byl model, v němž narušení katabolických pochodů v mitochondriích3) vede postupně k přetížení mitochondrií a k hromadění neodbouraných metabolitů, což má nakonec za následek rozvoj inzulinové rezistence. Výsledky zmíněných studií ovšem samy o sobě příčinu těchto procesů neobjasní. Je totiž možné, že necitlivost k inzulinu nejdříve navodí nějaké vnější faktory, a teprve v důsledku toho je činnost mitochondrií narušena. Názory na tuto problematiku se rozcházejí.
Hledaly se přímé důkazy pro důležitost mitochondrií v rozvoji cukrovky. Řada laboratoří se vrhla na studium modelových myších kmenů s vyřazenou funkcí některého důležitého genu. Očekávalo se, že myši s nefunkčními geny pro PGC‑1α a další důležité proteiny této dráhy budou náchylné k rozvoji inzulinové rezistence, a posléze i cukrovky. To by prokázalo, že příčinou inzulinové rezistence je narušená činnost mitochondrií. Druhá skupina vědců doufala, že se žádné změny v citlivosti k inzulinu neprojeví, což by jasně ukázalo, že nefunkční mitochondrie necitlivost k inzulinu nevyvolávají a jsou pravděpodobně pouze důsledkem patologického stavu při rozvoji diabetu. Výsledek ale překvapil všechny: Tkáně knokautovaných myší (viz Vesmír 87, 170, 2008/3; 87, 410, 2008/6) byly navzdory všem předpokladům mnohem citlivější k inzulinu, než tomu bylo u kontrolních zvířat, a navíc knokautované myši netloustly ani při podávání vysokotučné diety.
Jásání by bylo předčasné
Vypadá to tedy, že je všechno úplně jinak, než jsme se zpočátku domnívali: Mitochondriální dysfunkce zvyšuje citlivost k inzulinu. Je možné, že v situaci, kdy nedostatek pohybu a nadbytek vysokokalorické stravy vyvolávají obezitu a náběh na diabetes 2. typu, snaží se tělo čelit nastalé situaci snižováním metabolického obratu buněk (redukcí mitochondrií). Teprve ve chvíli, kdy tato snaha selhává, klesne citlivost k inzulinu, a posléze se objeví cukrovka. Pokud je taková úvaha správná, očekávali bychom, že nefunkční mitochondrie nalezneme právě u diabetiků. A tak tomu skutečně je.
Jásání by ovšem bylo předčasné. Jakoby natruc se objevily také studie, ve kterých bylo dosaženo zvýšené citlivosti k inzulinu a rezistence k obezitě přesně opačným postupem – nepřímou stimulací dráhy PGC‑1α. K tomu účelu použili vědci resveratrol (viz Vesmír 80, 372, 2001/7), látku rostlinného původu známou blahodárnými účinky (prodlužováním života, protizánětlivým a protirakovinným působením aj.). Vzhledem k četným fyziologickým změnám po aplikaci resveratrolu lze předpokládat, že mechanismus jeho působení bude vícerý. Jednoznačně však bylo prokázáno, že aktivuje i deacetylázu Sirt-1 (viz Vesmír 84, 68, 2005/2), která stimuluje mimo jiné PGC‑1α. Ať už tedy PGC‑1α aktivujeme, nebo vyřadíme z činnosti, výsledkem je vždy zvýšení citlivosti k inzulinu. To je závěr sice optimistický, nicméně obtížně vysvětlitelný.
Výsledky neházejme za hlavu
Nejjednodušší by jistě bylo hodit výsledky pokusů s resveratrolem za hlavu s odůvodněním, že zde resveratrol působí skrze nějakou jinou, dosud neznámou dráhu, která nad stimulací PGC‑1α převažuje. Vzhledem k spletitosti interakcí mezi jednotlivými transkripčními faktory, aktivátory a „aktivátory aktivátorů“ však takový přístup není nutný. Není totiž tak obtížné navrhnout mechanismus, který dvojznačné výsledky experimentů vysvětlí. Připomeňme si např., že PGC‑1α podněcuje na jedné straně expresi enzymů působících proti cukrovce a na druhé straně i enzymy podporující vznik cukrovky. Lze si tak představit, že podněcování PGC‑1α resveratrolem posiluje oxidaci mastných kyselin, a tím lze předejít jak obezitě, tak cukrovce. Na druhou stranu vyřazení genu PGC‑1α nebo jiného genu s podobnou funkcí znemožní podněcování jaterní glukoneogeneze, která přispívá k rozvoji cukrovky zvyšováním hladiny cukru v krvi. Svými důsledky tedy vlastně brání nástupu cukrovky oba pochody. Neumíme však předpovědět, jak a kdy jeden z nich převládne.
Poslední roky přinesly zásadní posun v našem pohledu na necitlivost k inzulinu a na roli mitochondrií při jejím navození. Ačkoliv jsou výsledky studií leckdy protichůdné, lze i ze současných kusých znalostí navrhnout model, který uvede všechna data v soulad. Rozhodně se však můžeme v blízké budoucnosti nadát v souvislosti s inzulinovou rezistencí ještě mnohých překvapení.
Literatura
Proc. Natl. Acad. Sci. U.S.A. 100, 8466–8471, 2003N. Engl. J. Med. 350, 664–671, 2004
Biochem. Biophys. Res. Commun. 350, 202–207, 2006
Cell 131, 46–53, 2007
Cell 119, 121–135, 2004
Cell 127, 1109–1122, 2006
Ke stažení
 článek ve formátu pdf [1,05 MB]
článek ve formátu pdf [1,05 MB]
O autorovi
Petr Zouhar





















