SARS – kapesní pandemie
| 12. 1. 201228. února 2003 se vedení malé privátní Francouzské nemocnice v Hanoji obrátilo na pracovníky místní odbočky Světové zdravotnické organizace s žádostí o pomoc: Jeden z pacientů, obchodník, který se ocitl v Hanoji na cestě z Hongkongu do Singapuru, projevoval příznaky těžké chřipky.
Lékaři se obávali, že se může jednat o ptačí chřipku, a chtěli, aby se na to někdo z WHO podíval. Do nemocnice se rozjel dr. Carlo Urbani, italský epidemiolog s mnoha zkušenostmi s tropickými infekčními nemocemi, který léta pracoval pro WHO a Lékaře bez hranic v Mauritánii, v Kambodži a na Maledivách. Urbani si velmi rychle uvědomil, že se zde jedná o cosi nového a velmi vážného. Nemoc se začala rychle šířit mezi dalšími pacienty i lékaři a sestrami. Projevovala se jako zápal plic, často s těžkým průběhem: pacienti měli suchý kašel, zimnici, vysokou horečku, trpěli bolestí hlavy a svalů, někteří průjmem. U části pacientů se stav od počátku onemocnění nezadržitelně zhoršoval a po několika dnech zemřeli na nezvladatelné selhání plic. Nutno přiznat, že vietnamská vláda zareagovala (zčásti i díky neúnavné práci Urbaniho a dalších pracovníků WHO) na novou hrozbu velmi razantně a zcela správně: ministerstvo zdravotnictví vyhlásilo nad Francouzskou nemocnicí karanténu a požádalo o mezinárodní pomoc. Do země se okamžitě sjeli odborníci z organizace Lékaři bez hranic, amerického Centra pro kontrolu chorob a dalších mezinárodních agentur. Z nového, neobvyklého zápalu plic se rychle stal mezinárodní zdravotní problém. Přes protesty své ženy se Urbani přestěhoval do nemocnice, nechal všechny nakažené uzavřít na přísně izolovaném a střeženém oddělení a začal rozesílat vzorky tkání pacientů po světových laboratořích.
To, o čem dnes víme, že se vyvinulo v epidemii SARS (těžký akutní respirační syndrom – severe acute respiratory syndrome), však nezačalo 28. února 2003 v Hanoji. Prvních několik stovek případů se objevilo už na podzim r. 2002 v provincii Kanton v jižní Číně. Čínské úřady ve snaze zabránit panice a neohrozit pověst země v cizině tyto informace dlouho potlačovaly. Čínský ministr zdravotnictví dokonce vydal prohlášení, že tyto „zápaly plic“ jsou způsobeny mikroorganismy rodu Chlamydia. Na začátku 21. století však už Čína nebyla Nebeskou říší, izolovanou za Velkou čínskou zdí, ale součástí globalizovaného světa. V únoru 2003 přicestoval starší čínský lékař, který některé tyto pacienty léčil, z Kantonu do Hongkongu a ubytoval se v devátém patře hotelu Metropol, kde se u něj začaly projevovat příznaky onemocnění. Nakazil nejméně dvanáct dalších hotelových hostů. Jeden z nich se ještě před vypuknutím choroby vydal na obchodní cestu do Hanoje...
Doslova detektivní práce lékařů a vědců, kteří později vystopovali všechny jedince nakažené v hotelu Metropol a dále všechny ostatní, kteří se od nich nakazili, učinila z devátého patra tohoto hotelu pravděpodobně virologicky nejprozkoumanější objekt na této planetě. Z Hongkongu, letecky propojeného s celým světem, se nová choroba rozšířila rychlostí blesku po velké části zeměkoule. Její postup docela pěkně koreluje s mapou hlavních leteckých tras a dá se sledovat s jízdním řádem aerolinek v ruce: 28. února byla infekce hlášena ve Vietnamu, 3. března tři případy v Singapuru (prokázán letecký přenos z Hongkongu), 25. února na Tchaj-wanu a začátkem března 2003 v Torontu (i sem zanesl infekci host hotelu Metropol). Nemoc se velmi rychle šířila mezi rodinnými příslušníky nakažených, a zejména mezi zdravotnickým personálem. Celkem bylo během několika měsíců na jaře 2003 infekcí zasaženo 32 zemí všech kontinentů, obzvlášť těžce Čína, Hongkong, Tchaj-wan, Singapur a Kanada (Toronto).
Světová zdravotnická organizace vydala první oficiální varování před novou infekcí 12. března 2003, z velké části díky neúnavné práci Carla Urbaniho v Hanoji. Den předtím, cestou letadlem z Hanoje do Bangkoku, na sobě Urbani pocítil počáteční příznaky choroby, kterou posledních čtrnáct dní neúnavně studoval a před kterou právě zachránil Vietnam. Na letišti v Bangkoku od sebe odehnal kolegu, který ho přišel přivítat, a tiše v bezpečné vzdálenosti od ostatních čekal na příjezd sanitky.
Dr. Carlo Urbani zemřel v nemocnici v Bangkoku 29. března 2003. Zanechal po sobě ženu Giulianu, syny Tomassa a Lucu a dceru Maddalenu.
Jaký je původ nového viru a jak se šíří?
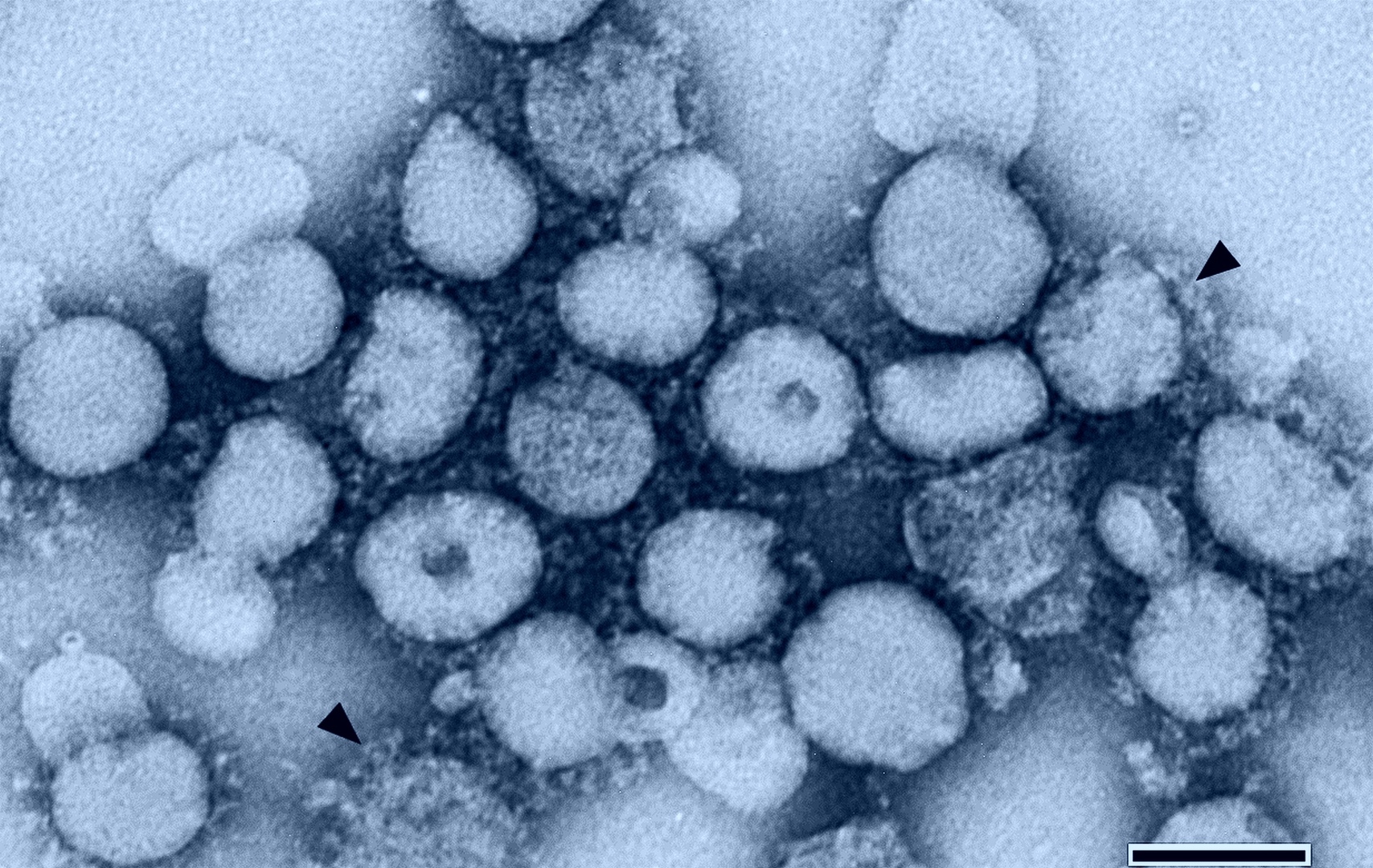
Prvním úkolem virologů a lékařů, kteří narazí na podezřelou novou infekci, je vždy najít „etiologické agens“, virus nebo bakterii, která nemoc způsobuje. Vědci z řady světových laboratoří použili celou výzbroj moderní molekulární biologie, aby „pachatele“ co nejrychleji objevili. Ze vzorků odebraných pacientům s onemocněním SARS (výtěry z dýchacích cest, vykašlávaný hlen) byl ve tkáňových kulturách izolován virus, jeho DNA byla namnožena a samotný virus si vědci prohlédli pod elektronovým mikroskopem. Velmi brzo se ukázalo, že jde o virus ze skupiny koronavirů, dobře známé, ale trochu podceňované skupiny lidských patogenů, které běžně způsobují lehká onemocnění dýchacích cest nebo průjmy. Rychlost identifikace nového viru a jeho detailního prostudování na molekulární úrovni bere dech: laboratorní izolaci nového viru oznámili lékaři v Hongkongu již 24. března 2003, další výzkumné skupiny pak o několik dní později. Vzorek viru izolovaného těsně předtím v Torontu byl v jednu hodinu ráno 7. dubna 2003 převezen do Národní mikrobiologické laboratoře v kanadském Winnipegu. Padesát nanogramů (miliontin miligramu) genetického materiálu viru bylo vloženo do sekvenačního přístroje, a už o pět dní později, 12. dubna 2003, bylo určeno pořadí všech 29 751 nukleových bází DNA, tedy jeho kompletní genová informace, která se vzápětí ocitla na internetu. To je fantastický vědecký výkon: uvědomme si, že v případě AIDS trvala identifikace viru, který nemoc způsobuje, skoro dva roky a jeho sekvenování ještě další rok navíc! O tolik se během dvaceti let zlepšily možnosti moderní medicíny a molekulární biologie.
Ze sekvence DNA viru se dá leccos přečíst. Ukázalo se, že původcem onemocnění SARS je opravdu nový druh lidského koronaviru, který dostal označení SARS-CoV. Rychlou počítačovou analýzou sekvencí známých koronavirů bylo zjištěno, že nejbližším příbuzným je koronavirus nalezený u cibetek. Lidský SARS-CoV se od něj liší pouze ve 29 „písmenech“ – nukleotidech. Cibetky jsou drobné šelmy, vyskytující se od Afriky přes Asii až po jižní Evropu. Patří do čeledi cibetkovitých (typická biologická tautologie, která normálnímu člověku o tom zvířeti nic neřekne, ale vypadá vědecky). Milovníci kávy je možná znají pro jejich zálibu v plodech a semenech kávovníku: nestrávená kávová zrna, která projdou trávicím traktem cibetek, se totiž považují za dokonalou surovinu pro přípravu excelentní kávy, a mají proto velikou cenu. V Asii jsou však cibetky také oblíbenou součástí jídelníčku a v jižní Číně jsou běžně prodávány na trzích. Je téměř jisté, že lidský SARS-CoV se vyvinul mutací právě z viru cibetek a na člověka byl přenesen konzumací jejich masa nebo z exkrementů nemocných zvířat. Ke vzniku viru muselo dojít někde v jižní Číně v roce 2002, protože protilátky proti němu se nenašly v žádném vzorku krve odebraném před tímto rokem. Přenos viru ze zvířete na člověka je pravděpodobně nejdůležitějším zdrojem nových virových infekcí v 21. století a ještě o něm uslyšíme víc, než by nám bylo milé.
K prvnímu přenosu viru tedy došlo na podzim 2002 někde v Kantonu nejspíš konzumací masa infikované cibetky. Jak se však onen mutovaný virus šíří mezi lidmi? Dělá to podobně jako jiné respirační choroby (třeba chřipka): vzdušnou cestou v malých kapénkách uvolňovaných při kýchnutí nebo kašlání. Může se přenášet také dotykem; na povrchu kontaminovaných předmětů přežívá virus až 24 hodin. Nemocní vylučují virus také ve stolici a v moči, kde může přežívat 1 až 4 dny. V lokalitě Amoy Garden v Hongkongu, vedle již zmíněného hotelu Metropol, jednoho z hlavních zdrojů nákazy, se infekce šířila v obytných domech z netěsných odpadních trubek odvádějících fekálie. Při splachování docházelo v místech netěsností k tvorbě aerosolu, který byl nasáván nedalekými klimatizačními jednotkami a vháněn do bytů.
SARS byl nejen silně infekční, ale také zabíjel. Smrtnost byla vyšší než u běžných zápalů plic (podle různých pramenů se pohybovala mezi 9–14 % infikovaných pacientů) a rychle stoupala s věkem: zatímco děti téměř neumíraly, mezi pacienty nad 65 let umíral každý druhý. Až do 4. července 2003, kdy WHO vyhlásila konec pandemie, bylo onemocnění diagnostikováno u více než 8400 osob, z nichž 812 zemřelo.
Léčba a vývoj virostatik proti SARS
Jakmile byl identifikován původce SARS a určena nukleotidová sekvence jeho genomu, začaly desítky laboratoří na celém světě horečně pracovat na vývoji léků proti tomuto novému viru. Vždy, když se ve vědě objeví něco nového, nový jev, nová planeta nebo třeba nová mumie dosud neznámého panovníka, zmocňuje se odborníků příslušné vědní disciplíny vzrušení. Vědci opouštějí své dlouho rozběhnuté výzkumné projekty, odcházejí od rozepsaných publikací a vrhají se na nové atraktivní téma. To všechno je ještě mnohem dramatičtější, když se objeví nový lidský patogen, který dokonce způsobí pandemii.
Ve vědě (jako v každé lidské činnosti) existuje hlavní proud, v němž vědci na slavných univerzitách pracují na velkých tématech jako rakovina, aids, globální oteplování nebo cokoliv s předponou nano-. Vedle toho jsou však i klidnější zátočiny, více či méně vzdálené od hlavního proudu, v nichž se řeší témata jako „Květena Jindřichohradecka se zvláštním zřetelem ke Kardašově Řečici“, „Rozvoj českého rybníkářství v době Ludvíka Jagellonského“, popřípadě „Srovnávací genomika koronavirů drobných savců“. Nejzajímavější okamžiky v dějinách vědy nastávají tehdy, když se najednou takové poklidné zátočinky zmocní dravý hlavní proud. Z trpělivého srovnávání sekvencí koronavirů u koček a cibetek, jehož výsledky může učenec po letech vložit do nějaké monografie, popřípadě po částech publikovat ve velmi specializovaných časopisech (kde si je přečte všech osm jeho kolegů, které koronaviry u cibetek taky zajímají), se náhle stane „velká věda“, jejíž výsledky se přednášejí na konferencích od San Franciska po Šanghaj, publikují v prestižních časopisech jako Nature nebo Science a zmatení redaktoři zpravodajských deníků se je pracně pokoušejí přežvýkat pro své čtenáře. Můžeme se tomu pošklebovat, ale tak to je, a kdo takové „protržení hráze“ klidné zátočiny na široké řece vědy někdy zažil, nikdy na to nezapomene.
U SARS se hráz protrhla v březnu 2003, v době, kdy po dvaceti letech výzkumu všech možných aspektů životního cyklu HIV začal být vědecký i farmaceutický trh v oboru aids nasycen, a jak farmaceutické firmy, tak řada vědeckých laboratoří se začala rozhlížet po nových cílech a nových tématech. SARS přišel jako na zavolanou. Nástroje, postupy, technologie byly připraveny a vědci byli celí nedočkaví vrhnout se na nový patogen. Všechno, co se za dvacet let virologie, medicinální chemie a biochemie naučily na HIV, se během několika měsíců aplikovalo na nový koronavirus. Podobně jako u HIV bylo klíčem k nalezení vhodných cílů zásahu proti viru důkladné prozkoumání jeho životního cyklu (viz rámeček Koronaviry a SARS-CoV). Jako první možný cíl se nabízejí inhibitory vstupu SARS-CoV do buňky. SARS-CoV (podobně jako HIV) je „obalený“ virus, tj. jeho vlastní virová kapsida s genetickým materiálem je zabalena do membrány „ukradené“ té buňce, která virus hostila jako poslední. Když takový virus infikuje buňku, tj. vkládá do ní svůj genetický materiál, musí si poradit jak s buněčnou, tak i se svou vlastní virovou membránou. Takový přechod přes membránu obvykle zahrnuje dva kroky: virus se nejprve naváže na zvláštní molekulu („receptor“) na povrchu napadené buňky a jeho virová membrána splyne s membránou buňky – virová kapsida („vnitřek“ viru) se tak dostává dovnitř buňky. Podobně jako u HIV oba tyto kroky se staly cílem zásahu medicinálních chemiků. Protilátky proti obálkovému proteinu viru i proti jeho receptoru blokují vstup viru do buňky stejně jako malé molekuly, které blokují samotný receptor. I druhý krok vstupu do buňky, fúze s membránou, lze blokovat způsobem podobným jako u HIV (vzpomeňme na enfuvirtid): peptidy, jejichž sekvence je odvozená z pořadí aminokyselin obalového proteinu SARS-CoV, skutečně brání fúzi virové a buněčné membrány, a tím i vstupu viru do buňky.
Jakmile se virus dostane do napadené buňky, musí namnožit svou genetickou informaci a vytvořit nové virové částice. To umožňují nejméně tři virové enzymy, které jsou nezbytné pro jeho životní cyklus. Inhibice kteréhokoli z nich spolehlivě zabrání množení viru. Na prvním místě je to enzym, pomocí kterého SARS-CoV množí svoji genetickou informaci, RNA-dependentní RNA-polymeráza (tímto nemotorným označením se míní, že enzym kopíruje RNA podle předlohy původního vlákna virové RNA – viz rámeček Koronaviry a SARS-CoV). Tím, že má za předlohu RNA, se trochu podobá reverzní transkriptáze z HIV: také jej lze blokovat „analogy“ nukleotidů, základních stavebních kamenů nukleových kyselin, které enzym zabuduje do rostoucího řetězce nově vznikající RNA a tím jeho růst zastaví. Vyzkoušely se tisíce známých modifikací nukleotidových inhibitorů a několik specifických inhibitorů bylo skutečně účinných. Ribavirin, nukleotidový analog, který se používá proti řadě virů obsahujících RNA, blokuje množení viru v tkáňových kulturách a s určitým úspěchem byl použit i při léčení pacientů se SARS.
Nově vzniklá virová RNA se pak překládá do virových proteinů, které se působením dvou různých proteáz sestřihávají, skoro jako u krejčího, do finální podoby. V roce 2003, kdy se SARS objevil, byl úspěch inhibitorů HIV-proteázy už potvrzen a vešel do učebnic, a proto není divu, že se řada špičkových laboratoří vrhla na vývoj inhibitorů virových proteáz SARS-CoV. Středem zájmu byla hlavně proteáza nazývaná „hlavní virová proteáza SARS-CoV“, která odpovídá za jedenáct z celkem čtrnácti „střihů“ do virového polyproteinu, jež vedou ke vzniku nových bílkovin viru. Jde o enzym příbuzný papainu, který patří do skupiny cysteinových proteáz (podobné enzymy se například přidávají do pracích prášků, aby vaše prádlo vypraly lépe než běžný prací prostředek. Není divu, však je to prášek „se silou enzymů“!).
I v tomto výzkumu přála náhoda připraveným. Německá skupina Rolfa Hilgenfelda z Jeny v Sasku pracovala léta na řešení struktury a aktivity proteázy z prasečího koronaviru, známého pod zkratkou TEGV (Transmissible Gastroenteritis Virus – virus přenosné gastroenteritidy prasat). Ta práce byla z hlediska základního výzkumu jistě zajímavá, ale z praktického hlediska by se zdálo, že léčení průjmů našich prasat není právě nejžhavějším úkolem světové vědy. V březnu 2003 se však situace dramaticky změnila: objevil se SARS-CoV, velmi příbuzný TEGV, a zdánlivě nezajímavá struktura virové proteázy, kterou měli němečtí vědci v šuplíku, získala náhle cenu zlata. Nikdo nepochyboval, že i u SARS-CoV by inhibice virové proteázy měla být cestou k léčení infekce. Během jednoho měsíce připravili krystalografové z Jeny počítačový model struktury hlavní proteázy ze SARS-CoV, založený na podobnosti se strukturou proteázy z prasečího koronaviru, ověřili správnost modelu několika experimenty a už 13. května 2003 publikovali své výsledky v americkém časopisu Science. Byl to první strukturní model proteinu ze SARS-CoV, který umožnil, aby byla navržena řada účinných inhibitorů tohoto enzymu, jež měly blokovat šíření viru.
Snad proto, aby byla analogie s HIV dokonalá, ukázalo se, že i inhibitory HIV-proteázy (hlavně jeden z nich, známý pod názvem lopinavir) jsou do jisté míry účinné proti proteáze ze SARS-CoV. Mechanismus účinku není zcela jasný: vlastně by to tak být nemělo, protože proteázy ze SARS-CoV a HIV si nejsou podobné. Úspěch léčení lze snad vysvětlit jen tím, že lékaři, kteří inhibitory HIV- -proteázy na pacientech se SARS vyzkoušeli, se moc nevyznali v biochemii, a proto netušili, že to nemůže fungovat.
K praktickému vyzkoušení těchto přístupů však nikdy nedošlo: poté, co SARS stál životy několika stovek lidí a způsobil celosvětovou paniku, téměř zmizel ze scény a nechal výzkumníky na holičkách. Nicméně poznatky, které vědci v průběhu těch několika měsíců získali, nebyly ztraceny. SARS-CoV se může vrátit nebo se může objevit jiný, podobný virus a to, co jsme se naučili během této epidemie, jako když najdeme.
SARS se stal první pandemií 21. století, která na jednu stranu poukázala na rizika globalizovaného světa, na druhou stranu potvrdila ohromné možnosti mezinárodní spolupráce v epidemiologii, medicíně a vědeckém výzkumu a vývoji.
SARS jako první pandemie 21. století
Společenské a ekonomické důsledky této „kapesní“ pandemie byly mnohem větší, než by se zdálo z počtu „pouhých“ 800 obětí. Ekonomické ztráty způsobené Číně, Singapuru, Hongkongu a Kanadě za několik týdnů trvání epidemie dosahovaly mnoha miliard dolarů. WHO poprvé v historii vydala doporučení necestovat do zemí postižených nákazou, což mělo samo o sobě dramatické důsledky na turistiku a hospodářství těchto zemí. V dubnu 2003 hlásily hotely v Torontu poloviční obsazenost proti obvyklému stavu. Jindy věčně přecpané stanice metra v Hongkongu a Singapuru zely po několik týdnů prázdnotou – lidé se báli cestovat, vycházet z domu, shromažďovat se. Na druhou stranu některé důsledky byly paradoxně i pozitivní: počáteční utajování rozsahu epidemie v Číně mělo za následek výbuch nespokojenosti obyvatel s místními i centrálními politiky a vedlo dokonce k odvolání řady odpovědných činitelů včetně ministra zdravotnictví. V tehdejší Číně to byl bezprecedentní příklad, jak lze politické vůdce dovést k odpovědnosti za jejich činy. Po několika měsících však lidé v zasažených oblastech začali pociťovat „únavu ze strachu“: v červenci 2003 (pravda, až po oficiálním ohlášení konce epidemie SARS) se v Torontu konal koncert skupiny Rolling Stones s cílem oživit místní ekonomiku a zvýšit morálku tamních obyvatel. S účastí přes 450 000 diváků se tento koncert (nazývaný též „SARSstock“, podle legendárního koncertu ve Woodstocku v r. 1969) stal největší kulturní akcí v Kanadě všech dob. Taky jeden důsledek virové epidemie.
Text článku je upravenou a zkrácenou kapitolou z knihy Jana Konvalinky a Ladislava Machala Viry pro 21. století (viz recenzi na protější straně).
KORONAVIRY A SARS-COV
Tato skupina virů způsobuje mírná onemocnění dýchacího nebo trávicího traktu u člověka, hovězího dobytka, prasat nebo koček, které se u člověka nejčastěji projevuje rýmou nebo lehčími průjmy. Byly nazvány podle svého tvaru, který je vidět pod elektronovým mikroskopem (viz obr.): obalové proteiny těchto virů vytvářejí jakousi „korunku“.
Životní cyklus viru je vcelku jednoduchý: virus se na membráně napadené buňky naváže na specifický receptor (nazývá se ACE-2 a je to kupodivu proteáza důležitá pro regulaci krevního tlaku), vstoupí do cytoplazmy buňky, rozbalí svůj proteinový obal a uvolní svou genetickou informaci, což je RNA, podobně jako u HIV. Na rozdíl od retrovirů však nevstupuje do jádra nakažených buněk, a nepotřebuje tedy reverzní transkriptázu ani integrázu. Koronaviry totiž patří mezi RNA-viry s pozitivní jednovláknovou RNA (+single stranded RNA-viry). Jsou vůbec největšími známými RNA-viry. Co to znamená, že jejich genetickou informaci tvoří pozitivní jednovláknová RNA? Pro virus to přináší velkou výhodu: jeho genetická informace slouží přímo, bez další úpravy nebo přepisování, jako předloha pro syntézu bílkovin, tedy jako informační RNA (mRNA). Buněčné enzymy tuto RNA rozeznávají, jako by byla jejich vlastní, a přepisují ji do několika dlouhých polyproteinů, které jsou rozštěpeny dvěma různými virovými proteázami na konečné, funkční virové proteiny (opět podobně jako u HIV, ten si však musí vystačit s jedinou virovou proteázou). Jako první je buněčnými enzymy přepsán gen pro virovou RNA polymerázu, která vytvoří „negativní kopii“ RNA. Ta pak slouží jako osnova pro syntézu dalších pozitivních kopií RNA, ze kterých se jednak přepisují virové proteiny nutné pro vytvoření nových virových částic, jednak slouží jako genom těchto nových virů. Nové částice se pak z čerstvě přepsaných virových proteinů poskládají uvnitř cytoplazmy a opouštějí napadenou buňku. Podobnou jednoduchou, ale velmi efektivní strategii využívá řada dalších důležitých virů (z pikornavirů například poliovirus, původce dětské infekční obrny, nebo rhinovirus, původce rýmy; z flavivirů např. virus hepatitidy typu C nebo virus Dengue, původce známé horečky).
Už z tohoto jednoduchého přehledu životního cyklu SARS-CoV je jasné, že má několik „slabých míst“, na která se medicinální chemici mohou při hledání potenciálního léku zaměřit: vstup viru do buňky; přepis virové RNA virovou RNA-polymerázou; štěpení virových polyproteinů dvěma virovými proteázami a konečně skládání nových virových částic.
Ke stažení
 článek ve formátu pdf [240,39 kB]
článek ve formátu pdf [240,39 kB]