Škodlivá obrana před neškodným
Jak už jsme v tomto seriálu vícekrát řekli, všechny imunitní reakce jsou doprovázeny nežádoucími vedlejšími účinky, které nás poškozují nebo alespoň obtěžují. Někdy ale míra těchto imunopatologických reakcí překročí únosnou míru a negativní vedlejší účinky převáží.
Přehnaná aktivace velkého počtu imunitních buněk může vést k těžkým šokovým stavům (septický šok, „otrava krve“), dobře míněná „obrana“ proti relativně či zcela neškodným cizorodým látkám se může projevit jako těžké alergické reakce, imunitní zbraně obrácené nedopatřením proti vlastním buňkám mohou způsobit autoimunitní onemocnění.
Alergie představují v ekonomicky vyspělých zemích nejčastější imunopatologický stav – trpí jimi kolem 20 % obyvatel, ve velkých městech i více. Nejčastějším a nejznámějším typem alergií neboli přecitlivělostí (hypersenzitivit) jsou ty, které jsou způsobeny protilátkami třídy IgE spolupracujícími s tzv. žírnými buňkami (mastocyty) rozmístěnými s různou hustotou ve většině tkání, popř. bazofilními granulocyty v krvi. Tento zbraňový systém je účinný proti mnohobuněčným parazitům, avšak organismus ho až příliš často nesprávně používá proti některým neškodným antigenům (alergenům) zevního prostředí. Těmi mohou být složky pylových zrnek, roztočů z domácího prachu, potravin, zvířecí srsti ap.
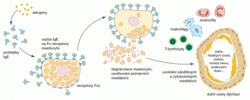 Při prvním setkání s alergenem probíhá během několika dní obvykle bez jakýchkoli příznaků fáze senzibilizace, tedy diferenciace a pomnožení specifických klonů pomocných T-lymfocytů typu Th2 pomáhajících specifickým klonům B-lymfocytů sekretovat převážně protilátky třídy IgE. Ty se navážou na receptory pro IgE na žírných buňkách a bazofilech.
Při prvním setkání s alergenem probíhá během několika dní obvykle bez jakýchkoli příznaků fáze senzibilizace, tedy diferenciace a pomnožení specifických klonů pomocných T-lymfocytů typu Th2 pomáhajících specifickým klonům B-lymfocytů sekretovat převážně protilátky třídy IgE. Ty se navážou na receptory pro IgE na žírných buňkách a bazofilech.
Od svědění po anafylaktický šok
Po opakovaném setkání s alergenem může dojít na povrchu takto vyzbrojených buněk ke shluknutí molekul IgE a je nesoucích receptorů. To vyvolá signalizační děje vedoucí k rychlé „degranulaci“, tedy uvolnění biologicky aktivních látek (hlavně histaminu, serotoninu, heparinu, serinových proteáz a ATP) skladovaných v organelách zvaných granule. Uvolněné látky vyvolávají rozšíření cév, což vede k místním otokům a zduření sliznic, působí stahy hladkých svalů průdušek, podporují sekreci hlenu na sliznicích a stimulují nervová zakončení v kůži (svědění).
 Během několika hodin následuje další fáze charakteristická tvorbou a sekrecí metabolitů kyseliny arachidonové, které jsou většinou prozánětlivé a mají chemotaktické účinky na eosinofily, makrofágy, trombocyty, neutrofily i lymfocyty. Přilákané buňky produkují cytotoxicky účinné (buňky poškozující) mediátory, zodpovědné často za chronické změny postižených tkání. V pozdní fázi hrají převažující roli buněčné mechanismy imunity (chronický atopický ekzém, chronické astma).
Během několika hodin následuje další fáze charakteristická tvorbou a sekrecí metabolitů kyseliny arachidonové, které jsou většinou prozánětlivé a mají chemotaktické účinky na eosinofily, makrofágy, trombocyty, neutrofily i lymfocyty. Přilákané buňky produkují cytotoxicky účinné (buňky poškozující) mediátory, zodpovědné často za chronické změny postižených tkání. V pozdní fázi hrají převažující roli buněčné mechanismy imunity (chronický atopický ekzém, chronické astma).
Lokální příznaky takovýchto „atopických“ (a-topos – nemístný) reakcí jsou alergická rýma, podráždění spojivky, popřípadě až průduškové astma, kopřivka a ekzémy, v případě potravních antigenů i průjmy. Ještě závažnější mohou být systémové anafylaktické1 šokové projevy, ke kterým může dojít u některých potravních alergenů (arašídy, ryby), nebo pokud se alergen (např. hmyzí jed nebo léčivo jako penicilin) dostane do krve. Následuje hromadná degranulace bazofilů a masivně uvolněné mediátory způsobí pokles krevního tlaku, který může vést až k otoku plic, nedokrvení mozku a nakonec i k multiorgánovému selhání.
Není jasné, proč některé antigeny pylů, roztočů či potravin vyvolávají preferenčně IgE odpovědi, zatímco jiné nikoli (ačkoli jsou v alergenních částicích přítomny také). Nápadné je, že většina alergenů má strukturu oligomerů s vícenásobně opakovanými antigenními strukturami – takovéto antigeny mohou zřejmě preferenčně stimulovat protilátkové odpovědi typu IgE.
Že alergenem může být nízkomolekulární látka jako penicilin, vypadá paradoxně. Příčinou je, že svou reaktivní cyklickou laktamovou skupinou reaguje s aminoskupinami různých sérových a buněčných proteinů a kovalentně je modifikuje. Proti těmto nově vzniklým, cizorodým chemickým strukturám se mohou tvořit protilátky, včetně třídy IgE.
Epidemie alergií
V posledních desetiletích přímo bije do očí jakási stále narůstající epidemie alergií (a také autoimunitních chorob) v ekonomicky vyspělých zemích. Ačkoli při vzniku alergií se určitě uplatňují genetické predispozice, nelze za tak krátkou dobu předpokládat podstatné změny v genetické výbavě postižených jedinců. Evidentně tedy musí hrát hlavní roli nějaké vlivy prostředí. V posledních padesáti letech se toho v našem životním prostředí a životním stylu změnilo opravdu mnoho. Co z toho může k oné epidemii přispívat?
Epidemiologické studie prokázaly negativní vliv kouření cigaret (aktivního i pasivního), omezení fyzické aktivity nebo znečištění ovzduší, hlavně uhlíkových mikročástic ve zplodinách dieselových motorů. Vážou se na ně některé komponenty pylových částic a takovéto komplexy stimulují protilátkové odpovědi typu IgE.
Mnohem důležitější se ale zdá tzv. hygienická hypotéza, reflektující skutečnost, že lidé jsou zvláště v nejútlejším věku daleko méně vystaveni nejrůznější „špíně“. Malé děti se z dobrých důvodů snažíme vychovávat v čistém, hygienickém prostředí. Vyvíjející se imunitní systém se tak ale nedostává do kontaktu se silnými antigenními podněty, jako jsou např. půdní mykobakterie a jiné mikroorganismy a jejich produkty (např. lipopolysacharidy stimulující vrozené imunitní mechanismy). Téměř úplně vymizely i dříve zcela běžné podněty vyvolané střevními parazity (roupy, škrkavkami).
Zdá se tedy pravděpodobné, že zásadní změny v kvalitě a kvantitě imunitních stimulačních podnětů v raném dětství se doposud nejasným způsobem projeví v nastavení vyzrávajícího imunitního systému, který potom snáze reaguje na různé alergeny tvorbou protilátek IgE. Není ovšem podnět jako podnět – je známo, že opakované respirační (zejména virové) infekce způsobují bronchiální hyperreaktivitu, která může ovlivnit reakci na neškodné vdechované antigeny. Sliznice poškozená infekčním zánětem může také umožnit větší průnik alergenů do organismu, a přispívat tak k alergické senzibilizaci a vzniku astmatu.
Platnost hygienické hypotézy podporují epidemiologické studie prokazující, že hlavním ochranným faktorem proti vzniku alergií je rané dětství prožité na farmě, v denním styku s hospodářskými zvířaty a přírodním prostředím. Velmi zajímavé jsou výsledky studie z roku 2002,2) která sledovala výskyt alergií u německých dětí tureckého původu. Děti, se kterými jejich rodiče mluvili pouze turecky, trpěly alergiemi výrazně méně než ty, v jejichž rodinách se mluvilo pouze německy, nebo než děti německého původu. Vnějším faktorem určitě nebyla řeč, ta byla jen indikátorem kulturní a sociální adaptace zahrnující hygienické standardy, typ stravy a celkový životní styl. Podobné výsledky přinesla i studie z roku 1999,3) srovnávající náchylnost k respiračním alergiím a astmatu u dětí z východního (Lipsko, Drážďany) a západního Německa (Mnichov). Děti z východu na tom byly lépe.
Další mechanismy
Méně obvyklé jsou přecitlivělosti závislé na protilátkách typu IgG a jejich komplexech s některými antigeny. Jejich mechanismus je podobný jako u těch závislých na IgE, ale projevy odlišné, protože receptory pro IgG jsou přítomné na jiných buňkách. Imunokomplexů obsahujících IgG je zpravidla mnohem více než těch s IgE, usazují se i na površích výstelky cév či glomerulech ledvin a vyvolávají tam zánětlivé procesy spojené s aktivací neutrofilních granulocytů a makrofágů a aktivací komplementu. Typickou chorobou tohoto typu je tzv. farmářská plíce, projevující se jako zánět plicních sklípků. Je alergickou reakcí na chronické vdechování některých látek, jako jsou plísně, částečky peří ap.
Úplně odlišný je mechanismus u tzv. přecitlivělosti pozdního typu a kontaktních hypersenzitivit. Název „přecitlivělost pozdního typu“ je odvozen od toho, že (zpravidla kožní) reakce nastává až se zhruba dvoudenním zpožděním po styku s alergenem; výše popisované protilátkové přecitlivělosti se projevují během mnohem kratší doby.
Fáze senzibilizace i zde probíhá bezpříznakově a klinické projevy vzniknou teprve při opakovaném setkání s alergenem. Mechanismus je ale založen nikoli na protilátkách, ale na pomocných T-lymfocytech typu Th1 a jimi aktivovaných makrofázích. V některých případech hrají důležitou roli i receptory TLR vrozené části imunitního systému.
Alergeny vyvolávající tento typ přecitlivělosti jsou zejména chemicky reaktivní látky obsažené v lécích, kosmetických výrobcích či nátěrových hmotách a také soli některých kovů (Ni, Cr) i přírodní látky, např. silice rostlin obsahujících tzv. urushiol (směs netěkavých katecholových derivátů). Patří mezi ně např. dřeviny rodu jedovatec (Toxicodendron), škumpa (Rhus) a některé druhy prvosenek (Primula obconica).
Příslušné látky chemicky modifikují některé tělu vlastní proteiny. Modifikované peptidové fragmenty pak mohou být rozeznávány specifickými T-lymfocyty, které reagují např. na těžké kovy a jiné anorganické sloučeniny (ve formě komplexů s antigenními peptidy).
Léčba
Vedle snahy vyhnout se alergenu je běžná symptomatická léčba zaměřená na hlavní mediátory imunopatologické reakce. U nejčastějších alergií závislých na protilátkách třídy IgE se používají léky blokující receptory pro histamin (antihistaminika), případně kortikoidy, které inhibují syntézu histaminu a působí všeobecně protizánětlivě. U zvláště závažných případů alergického astmatu lze v poslední době použít také monoklonální protilátku (omalizumab – Xolair) blokující vazbu IgE na buněčný Fc-receptor.
U systémových anafylaktických šokových reakcí se používá adrenalin (epinefrin), který působí proti nebezpečným systémovým účinkům masivního uvolňování histaminu – prostřednictvím alfa-receptorů zužuje cévy, brání úniku tekutin z kapilár, podporuje srdeční činnost a tím snižuje intenzitu příznaků šoku.
Příčiny, nejen symptomy odstraňuje tzv. alergenová imunoterapie (hyposenzitizace). Tento dlouhodobý (cca dva roky) empirický postup spočívá v podávání postupně se zvyšujících dávek alergenu, aby vůči němu organismus získal toleranci. Při vhodném způsobu aplikace lze zřejmě dosáhnout stimulace antigenně specifických tlumivých regulačních T-lymfocytů (Treg), popřípadě blokování tvorby IgE, namísto kterých se tvoří jiné izotypy blokujících protilátek, zejména IgG4.
Jiné typy alergií nezávislé na protilátkách IgE se léčí symptomaticky protizánětlivými léky, zejména kortikoidy. Antihistaminika samozřejmě v tomto případě nefungují.
v dalším čísle Autoimunitní choroby
Poznámky
1) Anafylaxe – nepřítomnost ochrany, opak profylaxe. Z řeckého phylaxis – chránit.
2) Grüber C. et al., Clin. Exp. Allergy, DOI: 10.1046/j.0954-7894.2002.01331.x
3) Weiland S. K. et al., Eur. Respir. J., DOI: 10.1034/j.1399-3003.1999.14d23.x
Ke stažení
 článek ve formátu pdf [294,68 kB]
článek ve formátu pdf [294,68 kB]
O autorovi
Václav Hořejší
















