Priony
Příroda nám přináší nová a nová překvapení. Část z nich souvisí s činností člověka, jeho neznalostí a nepochopením složitosti světa, v němž žijeme. Neuvědomujeme si dostatečně rizika, která s sebou přinášejí změny životního stylu, nové výrobní technologie a všechny zásahy do zaběhnutého řádu přírody. Takové zásahy, zprvu zdánlivě prospěšné, mohou dříve nebo později narušit rovnováhu přírodních dějů, která je křehčí, než si troufáme připustit. Tak nějak bychom mohli uvést článek o nemoci šílených krav, která vzrušila v posledních týdnech celý svět. Byla totiž vyvolána tím, že jsme se snažili z býložravých krav udělat masožravce.
Konec infekčních chorob se nekoná
Medicína 70. let se pyšnila tím, že zvládla infekční choroby. Lidstvo se zbavilo neštovic – doufejme, že nadobro – a pod kontrolu se dostaly virové nemoci jako dětská obrna, spalničky, hepatitida A a B či příušnice. Tím se podstatně rozšířilo spektrum infekčních chorob, účinně zvládaných již v první polovině tohoto století buď vakcinami, jako v případě záškrtu či tetanu, nebo promyšlenými hygienickými opatřeními, jako tomu je v případě tyfu či cholery. A přesto jsme byli znovu zaskočeni. Počátkem 80. let to byl aids, jehož výskyt se rozrůstá v jednu z největších a nejničivějších pandemií, jakým kdy lidstvo čelilo. Loni věnovaly sdělovací prostředky velkou pozornost několika epidemiím způsobeným africkým virem Ebola (viz J. Süliová, Vesmír 74, 610, 1995/11). A nyní se objevila nemoc šílených krav, označovaná jako bovinní spongiformní (houbovitá) encefalopatie, zkráceně BSE (pozn. red.: viz rovněž Vesmír 75, 503, 1996/9; pro pohodlí čtenářů některá fakta opakujeme). [...] Značnou pozornost v laické veřejnosti však vzbudila teprve nedávno, kdy bylo vysloveno podezření, že by se onemocnění mohlo přenést na člověka a vyvolat u něj jinak vzácnou, hrůzu budící a vždy smrtelnou nemoc Creutzfeldtovu-Jakobovu (CJN). Pojmenována je podle dvou německých lékařů, kteří ji začátkem 20. let jako první popsali. BSE, CJN a některé další neurodegenerativní nemoci člověka a několika zvířecích druhů jsou vyvolány činitelem vymykajícím se pojetí, které tradičně přisuzujeme původcům infekčních nemocí, tj. virům, bakteriím, parazitům, houbám a plísním. I ty nejjednodušší a nejmenší z nich, tj. viry, se skládají ze dvou složek. První je genetická hmota, takzvaný genom, kterou tvoří deoxyribonukleová (DNA) či ribonukleová (RNA) kyselina. V ní jsou zakódovány informace pro její množení a pro syntézu virových bílkovin. Druhou složkou je virový obal o různé složitosti. Může být tvořen jen bílkovinami, ale může obsahovat i složky tukové a cukerné povahy. Funkcí obalu je chránit genom v mimobuněčném prostoru a usnadnit jeho průnik do buňky. Celá struktura se označuje jako virion. Kopírování virové DNA či RNA je rozhodujícím krokem množení viru. Každý fyzikální či chemický zásah, který znehodnotí virovou nukleovou kyselinu, např. ultrafialové světlo či ionizační záření, vede ke ztrátě infekčnosti viru čili k jeho inaktivaci. Obdobně je tomu u dalších konvenčních původců nákaz (bakterií a jiných), které se na rozdíl od virů mohou množit nezávisle na buňce. U vyvolavatele BSE, CJN a některých dalších chorob je tomu jinak.
BSE, CJN a některé další neurodegenerativní nemoci člověka a několika zvířecích druhů jsou vyvolány činitelem vymykajícím se pojetí, které tradičně přisuzujeme původcům infekčních nemocí, tj. virům, bakteriím, parazitům, houbám a plísním. I ty nejjednodušší a nejmenší z nich, tj. viry, se skládají ze dvou složek. První je genetická hmota, takzvaný genom, kterou tvoří deoxyribonukleová (DNA) či ribonukleová (RNA) kyselina. V ní jsou zakódovány informace pro její množení a pro syntézu virových bílkovin. Druhou složkou je virový obal o různé složitosti. Může být tvořen jen bílkovinami, ale může obsahovat i složky tukové a cukerné povahy. Funkcí obalu je chránit genom v mimobuněčném prostoru a usnadnit jeho průnik do buňky. Celá struktura se označuje jako virion. Kopírování virové DNA či RNA je rozhodujícím krokem množení viru. Každý fyzikální či chemický zásah, který znehodnotí virovou nukleovou kyselinu, např. ultrafialové světlo či ionizační záření, vede ke ztrátě infekčnosti viru čili k jeho inaktivaci. Obdobně je tomu u dalších konvenčních původců nákaz (bakterií a jiných), které se na rozdíl od virů mohou množit nezávisle na buňce. U vyvolavatele BSE, CJN a některých dalších chorob je tomu jinak.
Na začátku byla scrapie
Onemocnění ovcí a koz zvané scrapie je známo od 18. století. Je možné, že se v té době vyskytovalo i u nás, protože existují zprávy o jeho výskytu v tehdejším Rakousku. Koncem 70. let tohoto století bylo zaznamenáváno v Norsku, Španělsku, Francii, Itálii, Polsku, Maďarsku, Bulharsku, Belgii, Holandsku, a obzvláště často se vyskytovalo ve Velké Británii, proslulé rozsáhlým chovem ovcí. Výskyt scrapie byl hlášen i v Severní a Jižní Americe, Indii, Pákistánu, Jižní Africe a dalších afrických zemích. Klinicky se nemoc projevuje poruchami chůze a rovnováhy a jinými projevy postižení mozku. Charakteristickým příznakem je nesnesitelné svědění kůže, na něž reagují nešťastná zvířata silným drbáním. Bývá tak intenzivní, že může vést k úplnému prodření či prokousání kůže. Anglicky škrábat je „to scrape“; odtud scrapie (tedy drbavka či škrábavka). Končí vždy smrtí zvířete. Při histopatologickém vyšetření se nachází charakteristický obraz houbovité degenerace mozku se zánikem neuronů, zbytněním podpůrných gliových buněk a ložisky (plaky) homogenní bílkoviny označované jako amyloid. I když se infekční povaha scrapie tušila již dávno, přenosnost nemoci ze zvířete na zvíře prokázali až v 30. letech dva Francouzi, J. Cuillé a P. L. Chelle. Inkubační doba byla v jejich pokusech velmi dlouhá, 1 až 5 let u ovcí a 1 až 2 roky u koz. Skutečná experimentální práce se scrapií začala však až o čtvrt století později, kdy se anglickému badateli R. L. Chandlerovi podařilo přenést nemoc na myši, které jsou nejen levnější a vhodnější pro laboratorní práci, ale u nichž se inkubační doba zkrátila na 4 – 8 měsíců. Brzy se ukázalo, že infekční činitel se vyznačuje nezvyklou odolností vůči činidlům, jež běžně inaktivují viry. Tak například přežil patnáctiminutový var. Pokusy prokázat v infekčním činiteli nukleovou kyselinu naprosto selhaly. Vysvětlení se našlo až mnohem později. Dříve, než k němu přistoupíme, musíme si říci pár slov o lidských obdobách scrapie.
I když se infekční povaha scrapie tušila již dávno, přenosnost nemoci ze zvířete na zvíře prokázali až v 30. letech dva Francouzi, J. Cuillé a P. L. Chelle. Inkubační doba byla v jejich pokusech velmi dlouhá, 1 až 5 let u ovcí a 1 až 2 roky u koz. Skutečná experimentální práce se scrapií začala však až o čtvrt století později, kdy se anglickému badateli R. L. Chandlerovi podařilo přenést nemoc na myši, které jsou nejen levnější a vhodnější pro laboratorní práci, ale u nichž se inkubační doba zkrátila na 4 – 8 měsíců. Brzy se ukázalo, že infekční činitel se vyznačuje nezvyklou odolností vůči činidlům, jež běžně inaktivují viry. Tak například přežil patnáctiminutový var. Pokusy prokázat v infekčním činiteli nukleovou kyselinu naprosto selhaly. Vysvětlení se našlo až mnohem později. Dříve, než k němu přistoupíme, musíme si říci pár slov o lidských obdobách scrapie.
Na scénu vstupuje D. C. Gajdusek
V 50. letech pracoval na Nové Guinei mladý americký vědec D. Carleton Gajdusek, potomek slovenských přistěhovalců. Když v letech 1956 – 57 cestoval spolu se svým australským přítelem Vincentem Zigasem po horských oblastech východní části ostrova, kde místní obyvatelstvo melanéského původu žilo ještě v době kamenné, zaujalo oba badatele zvláštní neurodegenerativní onemocnění, postihující zejména děti a ženy kmene Fore. Domorodci je nazývali kuru, což v jejich nářečí znamená „třesu se“ (chladem nebo strachem). Třes byl jen jedním z příznaků nemoci, která se projevovala ztrátou rovnováhy, poruchami chůze, nezadržitelnými záchvaty smíchu, později poruchami řeči a nakonec demencí a úplnou nehybností. Po několikaměsíčním utrpení nemoc bez výjimky končila smrtí. Jak objevil W. J. Hadlow, patologicko-anatomický nález u kuru připomínal scrapii. Četné vakuoly po zhynulých neuronech budily dojem houbovité degenerace, bujely podpůrné buňky, těžké změny byly zjištovány v mozečku. Přitom však chyběly jakékoli známky zánětu. Též v mozkomíšním moku nebyly žádné změny. Nález nebyl nový ani v lidské patologii. Silně se podobal obrazu, který byl popisován u dvou lidských neurodegenerativních chorob, u CJN a u syndromu Gerstmannově-Sträusslerově-Scheinkerově (GSS). Gajdusek se projevil jako pozorovatel s nevšedním epidemiologickým talentem. Nedal se zmást vysokým výskytem nemoci u mladých žen, který nasvědčoval možné úloze hormonů, a brzy ho napadlo, že kuru souvisí s rituálním kanibalizmem Forejců. Jako projev úcty k zemřelému jej totiž příbuzní snědli; domnívali se, že tak získají jeho moudrost, sílu a plodnost. Dlouhé pátrání spojené s přemnoha potížemi naznačilo, že tento kanibalizmus je zdrojem infekce, která po dlouhé inkubační době až několika desítek let vede ke kuru. Gajdusek brzy vysvětlil i závislost nemoci na pohlaví. Ženy se při přípravě hostiny, zejména při vynětí mozku zemřelých, pochopitelně často drobně zraňovaly. Navíc na ně a na děti zbyly vnitřnosti, které byly, jak se později ukázalo, silně kontaminované, zatímco muži snědli svaly, které zřejmě infekční materiál neobsahovaly buď vůbec, anebo jen v malém množství. Gajdusek si všiml i toho, že nikdy neonemocněli přistěhovalci, kteří podobným rituálním zvyklostem neholdovali. Konečným důkazem, že kanibalizmus je příčinou šíření kuru, byl prudký pokles výskytu nemoci po zákazu kanibalizmu australskou vládou.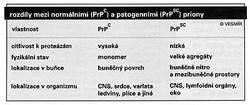 Když se Gajdusek vrátil do Spojených států, pokusil se experimentálně prokázat, že je jeho hypotéza správná. Suspenzi z mozků nemocných s kuru, ale i s CJN naočkoval různým zvířatům. Po dlouhé inkubační době se podobné onemocnění objevilo u opic i u jiných laboratorních zvířat. Jak se ukázalo později, infekční nebyl jen mozek, ale i jiné orgány, zvláště slezina a další vnitřnosti. [...]
Když se Gajdusek vrátil do Spojených států, pokusil se experimentálně prokázat, že je jeho hypotéza správná. Suspenzi z mozků nemocných s kuru, ale i s CJN naočkoval různým zvířatům. Po dlouhé inkubační době se podobné onemocnění objevilo u opic i u jiných laboratorních zvířat. Jak se ukázalo později, infekční nebyl jen mozek, ale i jiné orgány, zvláště slezina a další vnitřnosti. [...]
CJN je onemocnění velmi vzácné. Jeho výskyt se udává jako 1 případ na milion obyvatel, to znamená, že v zemi, jako je Česká republika, by se mělo vyskytovat okolo 10 případů ročně. U nás se diagnostikuje od konce 60. let a jen v 1. patologickém ústavu 1. Lékařské fakulty UK bylo od té doby histologicky vyšetřeno přes 30 případů. Nemoc postihuje muže i ženy nejčastěji mezi 55. a 70. rokem, ale jsou známy případy nemoci i u osob podstatně mladších. Je pozoruhodné, že nemoc má na celém světě stejný výskyt bez ohledu na rasu či kontinenty. Projevuje se demencí, apatií a dráždivostí. Mezi časné příznaky patří vedle demence únavnost, poruchy chování a poruchy spánku. V prvních měsících choroby se též objevují svalové křeče a poruchy funkce mozečku. Při podrobnějším vyšetření se velmi často zjišťuje kombinace normálních nálezů v mozkomíšním moku a při počítačové tomografii s výraznými elektroencefalografickými změnami. Pacienti umírají za 3 – 12 měsíců po objevení prvních příznaků. Asi 5 – 10 % nemocných získává nemoc dědičně a právě občasné nahromadění případů, jako bylo pozorováno například v 80. letech ve dvou slovenských lokalitách, má dědičný podklad. Okolo 1 % případů vznikalo po různých lékařských zákrocích, jako byla transplantace rohovky či tvrdé pleny mozkové z infikované osoby, použití kontaminovaných elektrod zaváděných do mozku, či podání růstového hormonu. Hormon se původně extrahoval ze směsí hypofýz od velkého počtu zemřelých, mezi nimiž se zřejmě vyskytla jedna či více infikovaných osob. Dodejme, že růstový hormon se už takto nepřipravuje. Vyrábí se technologií genového inženýrství a je zcela bezpečný. Nejvíce případů CJN, více než 90 %, je však spontánních. Nedaří se určit ani dědičné faktory, ani kontakt s jiným nemocným, ani nějaký další zásah, který by vysvětlil vznik onemocnění. Vypadá to tak, že infekční činitel vzniká v těchto případech sám od sebe.
Syndrom GSS a rovněž fatální familiární insomnie (nespavost, FFI), jež byla teprve nedávno popsána E. Lugaresim, R. Mediorovou a P. Gambettim a zařazena mezi spongiformní encefalopatie, se na rozdíl od CJN vyskytují jen v dědičné formě. Od CJN se obě liší tím, že se objevují u mladších osob, a též sledem a povahou klinických příznaků. Také ony se však dají přenést na některá laboratorní zvířata.
Stanley B. Prusiner a jeho priony
Roku 1971 mladý americký neurolog S. B. Prusiner ošetřoval pacienta s CJN. Pacient zemřel a jeho osud na mladého lékaře tak zapůsobil, že změnil další tok jeho života. Zřídil si laboratoř, která se začala systematicky zabývat CJN a jinými neurodegenerativními chorobami. Prusiner hodně pracoval a postupně navázal kontakty s řadou vynikajících vědců. Po několika letech vyslovil hypotézu, která otřásla mnoha tehdejšími představami a, jak už tomu bývá, vyvolala vlnu nesouhlasu. Prohlašoval totiž, že původcem nemoci je infekční, samoreplikující se protein, který pojmenoval prion (od protein infections, dotvořeno přesmyčkou). (Pozn. redakce: O prionech nebo tzv. pomalých virech již Vesmír psal v čísle 70 na straně 605 r. 1991.) Opíral se hlavně o svou výzkumnou práci s původcem scrapie nejdříve na myších a později na křečcích, kteří se ukázali být pro výzkumnou práci výhodnější než jiná laboratorní zvířata. Téměř zcela vyčištěný infekční materiál z mozku infikovaných křečků nejevil žádné známky přítomnosti DNA či RNA (např. byl rezistentní k ultrafialovému světlu či ionizujícímu záření a k účinku enzymů štěpících DNA a RNA). Naproti tomu látky, které poškozují bílkoviny, infekčnost prionů snižovaly. Nejpřesvědčivější byly výsledky s proteázami, enzymy, které štěpí bílkoviny, i když prionová bílkovina byla rezistentnější než většina běžných bílkovin (což se nyní s úspěchem využívá při čištění prionů). Též ale jiné substance, jako jsou sodium dodecylsulfát, močovina a další, o nichž se ví, že denaturují bílkoviny, infekčnost prionů snižují. Zásadní význam měl pokus s jinou látkou, jejíž účinek je na rozdíl od předchozích látek reverzibilní. Šlo o dietylpyrokarbonát, který pozměňuje bílkoviny, ale jehož účinek jde zvrátit hydroxylaminem. Postupným ošetřením prionů oběma látkami se infekčnost prionů nejprve snížila a pak opět zvýšila. Díky metodám molekulové biologie se posléze podařilo určit gen, který prion kóduje. Ukázalo se, že prionový gen je normální, pravidelnou součástí genomu hlodavců. Pečlivě prozkoumán byl i jeho produkt, vlastní prionový protein, označený zkratkou PrP (viz také Vesmír 71, 475, 1992/8). Jde o glykoprotein o molekulové hmotnosti 35 000 daltonů složený z 253 aminokyselin, jež jsou, jak známo, stavebními kameny bílkovin. Jejich sled byl snadno odečten ze sekvence nukleotidů v prionovém genu. PrP se nachází na povrchových membránách buněk mozku a jiných tkání. Jaká je jeho funkce, se neví. Brzy byly velmi příbuzné geny a jim odpovídající proteiny nalezeny též u lidí, opic a vůbec u všech dalších savců, ale i ptáků, u nichž se po prionovém genu pátralo. U člověka je lokalizován na 20. chromozomu. To vše ovšem nedávalo smysl. Protein, který je normální součástí buňky, nemůže být přece infekčním původcem nemoci! Klíč k porozumění poskytl pacient s dědičnou chorobou GSS, od něhož se podařilo prionový gen klonovat a jehož produkt byl s to vyvolat onemocnění na experimentálních zvířatech. Když byl určen jeho aminokyselinový sled, přišlo se na to, že došlo k jedné záměně. Taková událost je důsledkem bodové mutace. A byly to zřejmě bodové mutace, k nimž došlo kdysi v minulosti v zárodečné linii, jež jsou odpovědné za dědičnou formu, ať již kterékoli ze tří lidských nemocí. Mutace se projevují tím, že se normální PrP, označovaný jako buněčný, celulární, neboli PrPC, přemění v PrP vyvolávající nemoc. Pro ten se vžilo označení PrPSC, podle scrapie. PrPSC se vyznačuje odlišnou vnitřní stavbou molekuly a jí zvýšenou odolností k proteázám a velmi snadnou shlukovatelností. Takových mutací u dědičných forem CJN byla postupně poznána řada. Nejčastější se zdá být záměna 200. aminokyseliny. Naproti tomu u GSS je nejobvyklejší záměna 102. a 117. aminokyseliny. V jiných případech familiární CJN se do sledu aminokyselin vmezeřilo několik krátkých sekvencí. V pokusu na zvířeti vyvolal nemoc mutovaný PrPSC, ale nikoli nemutovaný PrPC. Pokud se některému z čtenářů zdá děsivá představa, že záměna jedné aminokyseliny v jedné bílkovině vede k smrtící změně její vlastnosti, pak je třeba připomenout, že to není v lidské patologii výjimkou. Řada dědičných chorob je způsobena bodovými mutacemi a také jediná mutace v genech řídících buněčný cyklus může významně přispět k vzniku zhoubných nádorů.
Díky metodám molekulové biologie se posléze podařilo určit gen, který prion kóduje. Ukázalo se, že prionový gen je normální, pravidelnou součástí genomu hlodavců. Pečlivě prozkoumán byl i jeho produkt, vlastní prionový protein, označený zkratkou PrP (viz také Vesmír 71, 475, 1992/8). Jde o glykoprotein o molekulové hmotnosti 35 000 daltonů složený z 253 aminokyselin, jež jsou, jak známo, stavebními kameny bílkovin. Jejich sled byl snadno odečten ze sekvence nukleotidů v prionovém genu. PrP se nachází na povrchových membránách buněk mozku a jiných tkání. Jaká je jeho funkce, se neví. Brzy byly velmi příbuzné geny a jim odpovídající proteiny nalezeny též u lidí, opic a vůbec u všech dalších savců, ale i ptáků, u nichž se po prionovém genu pátralo. U člověka je lokalizován na 20. chromozomu. To vše ovšem nedávalo smysl. Protein, který je normální součástí buňky, nemůže být přece infekčním původcem nemoci! Klíč k porozumění poskytl pacient s dědičnou chorobou GSS, od něhož se podařilo prionový gen klonovat a jehož produkt byl s to vyvolat onemocnění na experimentálních zvířatech. Když byl určen jeho aminokyselinový sled, přišlo se na to, že došlo k jedné záměně. Taková událost je důsledkem bodové mutace. A byly to zřejmě bodové mutace, k nimž došlo kdysi v minulosti v zárodečné linii, jež jsou odpovědné za dědičnou formu, ať již kterékoli ze tří lidských nemocí. Mutace se projevují tím, že se normální PrP, označovaný jako buněčný, celulární, neboli PrPC, přemění v PrP vyvolávající nemoc. Pro ten se vžilo označení PrPSC, podle scrapie. PrPSC se vyznačuje odlišnou vnitřní stavbou molekuly a jí zvýšenou odolností k proteázám a velmi snadnou shlukovatelností. Takových mutací u dědičných forem CJN byla postupně poznána řada. Nejčastější se zdá být záměna 200. aminokyseliny. Naproti tomu u GSS je nejobvyklejší záměna 102. a 117. aminokyseliny. V jiných případech familiární CJN se do sledu aminokyselin vmezeřilo několik krátkých sekvencí. V pokusu na zvířeti vyvolal nemoc mutovaný PrPSC, ale nikoli nemutovaný PrPC. Pokud se některému z čtenářů zdá děsivá představa, že záměna jedné aminokyseliny v jedné bílkovině vede k smrtící změně její vlastnosti, pak je třeba připomenout, že to není v lidské patologii výjimkou. Řada dědičných chorob je způsobena bodovými mutacemi a také jediná mutace v genech řídících buněčný cyklus může významně přispět k vzniku zhoubných nádorů.
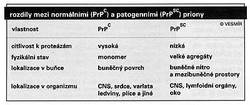 U sporadických případů CJN nacházíme patogenní PrP, které mají obvyklý sled aminokyselin. Od normálních molekul se však liší svou sekundární strukturou a fyzikálně-chemickými vlastnostmi, včetně odolnosti k proteázám a zvýšenou tendencí ke shlukování, stejně jako tomu je u prionů pozměněných mutací. Jak k těmto změnám dochází? Názory se liší. Souhlasíme s těmi, kteří se domnívají, že u takových nemocných došlo v některé nervové buňce k mutaci, která zplodila modifikovaný prion. Pozměněný patogenní PrP, tedy PrPSC, má tu nedobrou vlastnost, že kontaktem, snad dočasným vznikem dvojice PrPC s PrPSC, se mění normální molekuly PrPC tak, že nabývají struktury patogenních prionů, které pak podobně mění další molekuly atd. Tomuto jevu se říká „dominový účinek“ . Mohli bychom si ho představit jako lavinu, kterou spustí jeden kámen uvolněný kdesi na vrcholu stráně. Nakonec je v pohybu množství kamenů, a kdyby se jeden z nich dostal na jinou podobnou stráň, dal by do pohybu novou lavinu. Tak jako v závalu nepoznáme kámen, který vše začal, tak nám v množství pozměněných prionů s normální aminokyselinovou sekvencí mizí původně mutované molekuly. Když nervová buňka pod tlakem nerozštěpených molekul PrPSC, které se v ní ukládají, zduří, vytvoří vakuolu a posléze se rozpadne, uvolněné patogenní priony „napadnou“ jiné buňky. Když se priony hromadí v mimobuněčném prostoru, shlukují se ve vláknité útvary, které tvoří homogenní masy již zmíněného amyloidu. Jeho ukládání není důsledkem zvýšené produkce prionů, ale jejich nedostatečného odbourávání. Dlouhá inkubační doba s relativně rychlým průběhem nemoci budí dojem, že se PrPSC z PrPC tvoří exponenciálně.
U sporadických případů CJN nacházíme patogenní PrP, které mají obvyklý sled aminokyselin. Od normálních molekul se však liší svou sekundární strukturou a fyzikálně-chemickými vlastnostmi, včetně odolnosti k proteázám a zvýšenou tendencí ke shlukování, stejně jako tomu je u prionů pozměněných mutací. Jak k těmto změnám dochází? Názory se liší. Souhlasíme s těmi, kteří se domnívají, že u takových nemocných došlo v některé nervové buňce k mutaci, která zplodila modifikovaný prion. Pozměněný patogenní PrP, tedy PrPSC, má tu nedobrou vlastnost, že kontaktem, snad dočasným vznikem dvojice PrPC s PrPSC, se mění normální molekuly PrPC tak, že nabývají struktury patogenních prionů, které pak podobně mění další molekuly atd. Tomuto jevu se říká „dominový účinek“ . Mohli bychom si ho představit jako lavinu, kterou spustí jeden kámen uvolněný kdesi na vrcholu stráně. Nakonec je v pohybu množství kamenů, a kdyby se jeden z nich dostal na jinou podobnou stráň, dal by do pohybu novou lavinu. Tak jako v závalu nepoznáme kámen, který vše začal, tak nám v množství pozměněných prionů s normální aminokyselinovou sekvencí mizí původně mutované molekuly. Když nervová buňka pod tlakem nerozštěpených molekul PrPSC, které se v ní ukládají, zduří, vytvoří vakuolu a posléze se rozpadne, uvolněné patogenní priony „napadnou“ jiné buňky. Když se priony hromadí v mimobuněčném prostoru, shlukují se ve vláknité útvary, které tvoří homogenní masy již zmíněného amyloidu. Jeho ukládání není důsledkem zvýšené produkce prionů, ale jejich nedostatečného odbourávání. Dlouhá inkubační doba s relativně rychlým průběhem nemoci budí dojem, že se PrPSC z PrPC tvoří exponenciálně.
Když se na vnímavé zvíře přenesou pozměněné priony, ať již mutované od pacientů s dědičnou formou nemoci anebo nemutované, ale pozměněné, pocházející od sporadických případů, hromadí se u něho nikoli priony od zemřelého pacienta, ale pozměňují se a stávají se tak infekčními priony vlastními pro daný zvířecí druh. Tak např., PrPSC u křečka jsou stejné, ať již původní materiál pocházel od ovce se scrapií či od člověka s CJN. Spíše než o přenosu infekce bychom tedy měli hovořit o přenosu infekčnosti, anebo – ještě přesněji – o přenosu zahájení fyzikálně-chemického procesu, jímž se mění PrPC v PrPSC. Přenašeč, patogenně pozměněný PrP, je tak nejmenším známým infekčním činitelem. Je asi stokrát menší než nejmenší viry. Jeho průměr je přibližně jedna miliontina milimetru.
Rozhodující důkaz, že se věci mají tak, jak Prusiner předpověděl, poskytly pokusy s transgenními myšmi. Jejich získání je jedním ze zázraků, které umožňují pokroky moderního biomedicinálního výzkumu. Jde o cílené pozměnění genomu, buď vyřazením některého genu, anebo naopak vnesením jiného genu ve funkčním stavu. Současná genetika těchto postupů hojně využívá. Tak se jí podařilo připravit kmen myší bez genu pro PrP. Ukázalo se, že transgenní myši jsou schopny vývoje a normálního života. Z hlediska poznání patogeneze CJN a jí podobných chorob však bylo nejdůležitější, že takové myši nelze pomocí PrPSC nakazit.
Do hry vstoupili (společně s biochemiky) počítačoví odborníci. Vytvořili strukturální modely, které uspokojivě vysvětlily odlišné chování PrPC a PrPSC. A byly už syntetizovány prionové peptidy, které in vitro interagují očekávaným způsobem.
Nakonec se podařilo prokázat, že PrPC ze zdravých buněk se po smíchání s PrPSC mění v PrPSC. Všechny studie i úvahy na nich založené trpí ovšem jednou vadou. Pracuje se s materiálem, jehož jen nepatrný zlomek je biologicky aktivní. Podle současných odhadů pouze jedna ze 100 000 molekul PrPSC je infekční. To vedlo některé badatele k názoru, že infekční nejsou jednotlivé molekuly, ale jejich shluky. Jinou, podle mnohých hlavní slabinou prionové hypotézy jsou odlišné biologické vlastnosti prionových kmenů od různých pacientů. Kdyby byla hypotéza pravdivá, tvrdí její odpůrci, různé kmeny by neměly existovat. Prusiner ji hájí poukazem na to, že infekční priony mohou nabývat různou konformaci a podle toho přeměňují PrPC různě účinně. Krom toho pak mohou mít odlišnou afinitu k neuronům nacházejícím se v různých částech mozku.
Jak došlo k přenosu scrapie na krávy a o mezidruhovém přenosu vůbec
Příčiny nemoci krav BSE jsou prozaické. BSE je klasickým příkladem nemoci vyvolané činností člověka. Farmářům, kterým uhynuly ovce na scrapii, bylo líto mrtvá zvířata spálit či jen tak zahrabat hluboko do země. Vždyť přece i těla nemocných zvířat obsahují řadu živin, proč je nezužitkovat. A tak se připravila moučka, jíž se začaly dokrmovat krávy, které se tak staly z býložravců masožravci. Zpočátku se v technologii užívalo vysokých teplot, ale koncem 70. let kohosi nadmíru vychytralého, ale málo vzdělaného a zcela nezodpovědného napadlo, že jde o zbytečný výdaj. V krmivu pak zřejmě priony přežily. Je ovšem třeba zvážit, zda by při známé termorezistenci prionů došlo k jejich úplné inaktivaci. O možnosti přenosu nemoci na člověka se samozřejmě začalo také brzy uvažovat, ale varovné hlasy nebyly zřejmě dosti hlasité. Roku 1988 bylo používání krmné moučky zakázáno a od té doby dochází k postupnému poklesu výskytu BSE. O rok později vydala britská vláda všeobecný zákaz výroby potravin, které by mohly obsahovat mozkovou tkáň hovězího dobytka. Nejnebezpečnější bylo tedy období mezi lety 1986 – 89.Otázka, zda se BSE může přenést na člověka hovězím masem, zaměstnává přemnohé a vyvolává vášnivé diskuse. Přestože – hlavně vinou sdělovacích médií – vznikl dojem, že souvislost mezi BSE a posledními případy CJN ve Velké Británii je jasná, ani zdaleka tomu tak není. Spojení však nelze ani vyloučit. Odhlédněme od možných ekonomických a politických tlaků a podívejme se, co nám k problému může říci současný stav vědeckého poznání.
V posledních několika letech bylo provedeno několik vynikajících analýz mezidruhových přenosů prionových chorob. Z nich jasně vyplývá, že mezidruhové bariéry existují a že snadnost či nesnadnost mezidruhových přenosů souvisí s podobností PrP dárce a příjemce. Čím bližší jsou si priony, tím je mezidruhový přenos snazší. Rozdíly jsou dány nestejností aminokyselinové sekvence. Tak např. myší a křeččí PrP se liší v 15 aminokyselinách, myší a lidský v 25, zatímco mezi ovčím a kravským je rozdíl jen v 7 či 8. Nezáleží pouze na počtu záměn, ale též na jejich poloze v molekule. Z toho důvodu infekčnost prionů z pacientů s CJN pro různé druhy primátů nerespektuje klasický vývojový strom. Krom toho priony nepůsobí zcela izolovaně. Ve hře jsou ještě další druhově specifické aktivity, které přispívají tomu, jakou strukturu PrP získá. Jak se dalo očekávat, byly provedeny pokusy o alimentární přenos infekce z krav s BSE na jiná zvířata. Tak se podařilo infikovat myši potravou, jež obsahovala mozkovou tkáň, ale nikoli krev, mléko či maso nemocných zvířat. Zřejmě to souvisí s různým obsahem patogenních prionů v různých orgánech. Koncem minulého roku vyšla v Nature, jednom z nejprestižnějších vědeckých žurnálů, práce, která by aspoň částečně mohla rozptýlit nejčernější obavy. Do mozku transgenních myší, u kterých byl gen pro myší prion nahrazen genem pro lidský prion a které tvoří normální lidský PrP, byly vpraveny priony z krav trpících BSE. A hle! Myši neonemocněly, kravský PrPSC nebyl s to pozměnit lidský PrPC tak, aby došlo k dominovému efektu typickému pro prionové choroby. Přitom v paralelních pokusech s priony z mozku pacienta s CJN přítomnost lidských prionů u transgenních myší výrazně urychlila průběh nemoci.
Nedomníváme se, že tyto výsledky – byť hodné mimořádné pozornosti – řeší situaci. I když je myš skvělým experimentálním modelem, přece jen jeden gen z ní nedělá člověka. Krom toho uvedená studie není ještě dokončena. K jejímu zveřejnění prý došlo pod tlakem, což mnozí kritizují. Překvapení proto ještě nejsou vyloučena.
Máme se bát hovězího masa?
Jsme přesvědčeni, že chybějí rozhodující důkazy, že se BSE přenáší na člověka. Nicméně určité opatrnosti je třeba. Měli bychom se asi řídit tradicí, podle níž se podobné situace řešily v minulosti. Za všechny uveďme aspoň jeden příklad. Týká se rovněž hovězího dobytka. Krávy mohou onemocnět leukemií, jež je virového původu. I když pečlivé epidemiologické studie neprokázaly souvislost mezi leukemií krav a lidí, konzumování mléka a jiných produktů od takových zvířat se nedoporučuje a virem infikovaná dobytčata se nemilosrdně likvidují. Obdobně by asi nemělo být požíváno maso a vnitřnosti krav infikovaných BSE, pokud by nebylo prokázáno nade vši pochybnost, že BSE člověka neohrožuje. Ten, kdo je zvláště opatrný, se vyhne i masu zdravých krav pocházejících ze stád, v nichž se nemocná zvířata vyskytují. Ty totiž mohou být v inkubační době nemoci, která trvá až 8 let. A kdo je maximálně bdělý a ostražitý – jako třeba Evropské společenství – ten se vystříhá veškerého hovězího masa pocházejícího ze země, v níž se BSE hromadně vyskytuje,Prokázat anebo vyloučit vztah mezi BSE a případy CJN, které se objevují, bude nesmírně obtížné, tak jako tomu je v případě jiných chronických chorob člověka s dlouhou inkubační dobou a s pravděpodobnou účastí mnoha dalších faktorů, včetně genetického ustrojení hostitele. Rozhodující roli při řešení problému sehrají epidemiologické studie, které by měly navázat na probíhající laboratorní výzkumy. Nevýhodou je, že teoreticky celá britská populace byla exponována, takže chybí jasně definovaná kontrolní skupina (nepočítáme-li naprosté vegetariány, kterých však asi bude příliš málo). I když víme, že BSE, když propukne, je onemocněním smrtelným, nemáme představu o tom, jaké je procento bezpříznakově infikovaných zvířat a kolik zdravých krav bylo konzumováno, když byly v inkubační době. Je-li někdo infikován nějakým klasickým virem (např. zmíněným virem kravské leukemie), ať již onemocní či nikoli, dojde u něho k imunním reakcím, které jsme s to zjistit. U prionových chorob podobný ukazatel chybí a infekci nejsme s to prokázat před její klinickou manifestací. Na druhé straně bádání ulehčí skutečnost, že za normálních okolností je CJN tak vzácná. Dojde-li ve Velké Británii v příštích letech k výraznému porušení „pravidla“ jeden případ CJN na jeden milion osob (například k několikanásobnému zvýšení výskytu nemoci) nebo k podstatnému posunu výskytu nemoci do mladších věkových skupin a podaří-li se prokázat závislost mezi výskytem nemoci a stylem výživy či jiným kontaktem s infikovanými zvířaty, pak by se stalo velmi pravděpodobným, že BSE je na člověka přenosná. Zneklidňující je skutečnost, že poslední nemocní, a je jich na padesátimilionovou Británii deset, jsou mladší, než tomu u CJN obvykle bývá, a že se u nich klinický průběh nemoci a patologické nálezy poněkud liší od klasické CJN. Tato varianta choroby je nyní označována jako V-CJN a je jí věnována mimořádná vědecká pozornost, jak to vyplývá z jednání komise Světové zdravotnické organizace a zprávy o něm z 12. dubna t.r.
Doslova v posledních dnech se objevila zpráva o senzačním objevu dvou amerických vědců M. Harringtona a G. Gibbse. Prokázali v mozkomíšním moku všech 21 pacientů s CJN, které studovali, dvě bílkoviny, jež označili jako 130 a 131. Nezjistili je u zdravých osob a jen vzácně u pacientů s jinými chorobami CNS. Jsou podobné bílkoviny přítomny i v moku krav s BSE a pakliže tomu tak je, objevují se před vznikem nemoci? Kdyby tomu tak bylo, pak by veterináři mohli mít v průběhu krátké doby v rukou nástroj k rozpoznání krav v inkubační době, popřípadě i zvířat, u kterých infekce proběhne bez příznaků. Vybíjení, k němuž nevyhnutelně dojde, by pak mohlo být cílené. A otevřely by se možnosti pro epizootologické studie nemoci, o nichž se nám ještě před pár měsíci jen snilo. Je možné, že jsme se octli na prahu dramatického zvratu ve výzkumu prionových nemocí.
Jaká je naděje na boj s nemocemi vyvolanými priony
Prozatím jsme neslyšeli, že by někdo uvažoval o prevenci nemoci očkováním. Problém je v těsné podobnosti mezi priony normálními a patologicky změněnými. Organizmus zřejmě není s to rozeznat rozdíl mezi nimi a spustit imunitní reakce proti modifikovaným prionům. Nicméně však možnost imunoprofylaxe nelze předem a nadobro odmítnout. Záměna malého množství aminokyselin, dokonce i jedné jediné, dovede vytvořit na bílkovinné molekule nové imunogenní místo. Již dnes jsou k dispozici protilátky, které dovedou odlišit priony různých živočišných druhů. Vzhledem k poměrně velkému počtu aminokyselinových záměn si lze při troše fantazie představit syntetickou peptidovou vakcinu chránící člověka před perorální infekcí kravskými priony. Zatím se jeví cesta k ní dlouhá, obtížná a nejistá, a možná i riskantní. Mohla by však být vyzkoušena na některém zvířecím modelu. Nepochybujeme, že se o to někdo brzy pokusí.Léčba CJN a jiných nemocí způsobených priony zatím neexistuje a všechny případy končí smrtí. Přesto však ani zde nejsme bez naděje. V uplynylých deseti letech bylo na infikovaných zvířatech vyzkoušeno nepřeberné množství nejrůznějších léků. Z kupy zklamání nesměle vykukují dva skromné úspěchy. Aplikace organických polyanionů, jako je dextran-sulfát, a polyenových antibiotik, jako je amfotericin B, prodloužily inkubační dobu u zvířat inokulovaných malými dávkami prionů. Podání léků pacientům s CJN však bylo prozatím bez výraznějšího úspěchu, i když se objevily zprávy o vyvolání dočasného ústupu nemoci.
Další naději nabízí rodící se obor medicíny – genová terapie. Spočívá – podle povahy poruchy, kterou je třeba léčit – buď v inaktivaci vadného genu, anebo ve vnesení plně funkčního, zdravého genu do somatických buněk. Už jsme si řekli, že myši bez genu pro PrP žijí normálním životem, z čehož se usoudilo, že PrP nehraje žádnou podstatnou roli ve vývoji a fyziologických funkcích organizmu. Předpokládá se proto, že by inaktivace prionového genu neměla mít závažné negativní důsledky. Molekulová medicína dnes vládne prostředky, které dovolují zabránit přepisu či překladu genetické informace ze zvoleného genu. Používají se k tomu např. krátké sekvence nukleotidů, říká se jim antisense, tj. protismyslné, které se – když proniknou do buňky – navážou na doplňkový (komplementární) sled nukleotidů buď přímo v DNA, anebo přepsaný v RNA. Tím se zabrání vzniku příslušné bílkoviny. Logistické problémy takové léčby jsou však zřejmé a možná rizika jsou neodhadnutelná. Přisuďme proto jejímu využití spíše vzdálenější než blízkou budoucnost.
Slovníček
epizootologie – vědní obor zabývající se vznikem, šířením a prevencí nakažlivých chorob u zvířatglykoprotein – bílkovina s cukernou složkou
hydroxylamin – nejjednodušší organický amin
iatrogenní nemoc – nemoc vzniklá v důsledku léčebných zákroků
konformace – prostorové uspořádání atomů v molekule sloučeniny
peptid – látka obsahující několik aminokyselin
polyanion – sloučenina tvořená identickými jednotkami se záporným nábojem
polyen – sloučenina s větším počtem dvojných vazeb
proteáza – enzym katalyzující štěpení bílkovin
replikace – zdvojení
somatické buňky – všechny buňky v organizmu kromě pohlavních
transgenní zvíře – zvíře, do jehož genomu byl přenesen gen pocházející od jiného druhu
Citát
W. J. Stankiewicz: Záznamy, Atlantis, Brno
„Progresivní“ učitelé v Severní Americe téměř přestali učit, a místo toho dávají přednost tzv. žákovskému „sebevyjádření“, „formování osobnosti“ a aktivní účasti žáků na vyučování. Jsou přesvědčeni, že učit sebe sama je totéž jako být vyučován a učit se. To, jak ohlupují žáky i veřejnost, má ideologické, iracionální pozadí. I zde je inspirací relativismus. V učení sebe sama nelze začít od nuly. Vyžaduje to určitý stupeň zralosti. Není náhoda, že středoškolské studium končí v některých zemích maturitou – zkouškou dospělosti. Systém středních škol, jehož cílem není dosažení dospělosti a který místo toho podporuje předčasný „rozvoj vlastní osobnosti“, prokazuje vzdělání i mládeži medvědí službu.
 Bovinní spongiformní encefalopatie (BSE) je přenosná z krávy na tele. Tuto skutečnost zjistil při svém výzkumu již před sedmi lety J. Wilesmith se svými kolegy z Ústřední veterinární laboratoře ve Weybridge. Studoval více než 600 telat, z nichž polovina se narodila kravám s BSE. Pokud se u dospívajících krav objevily příznaky nemoci, nejpozději však ve věku 7 let, pokusná zvířata usmrtil a jejich mozek podrobil vyšetření. Z 273 krav narozených matkám s BSE mělo tuto chorobu 42. U 273 kusů, jejichž matky nebyly nemocné, se BSE projevila ve 13 případech. Přenos z matky na potomka se tedy uskutečňuje v průměru v 10 % případů. Ve skutečnosti (na farmách) však pravděpodobně ještě méně často, neboť při experimentu se mnoho telat narodilo kravám v posledním stadiu inkubace nemoci, 6 měsíců před rozvojem typických příznaků nemoci šílených krav. V současnosti (viz obr.
Bovinní spongiformní encefalopatie (BSE) je přenosná z krávy na tele. Tuto skutečnost zjistil při svém výzkumu již před sedmi lety J. Wilesmith se svými kolegy z Ústřední veterinární laboratoře ve Weybridge. Studoval více než 600 telat, z nichž polovina se narodila kravám s BSE. Pokud se u dospívajících krav objevily příznaky nemoci, nejpozději však ve věku 7 let, pokusná zvířata usmrtil a jejich mozek podrobil vyšetření. Z 273 krav narozených matkám s BSE mělo tuto chorobu 42. U 273 kusů, jejichž matky nebyly nemocné, se BSE projevila ve 13 případech. Přenos z matky na potomka se tedy uskutečňuje v průměru v 10 % případů. Ve skutečnosti (na farmách) však pravděpodobně ještě méně často, neboť při experimentu se mnoho telat narodilo kravám v posledním stadiu inkubace nemoci, 6 měsíců před rozvojem typických příznaků nemoci šílených krav. V současnosti (viz obr.
Epidemie BSE (bovinní spongiformní encefalopatie) v Británii významným způsobem ovlivnila zdraví zemědělských zvířat, avšak vrchol epidemie je již nějakou dobu za námi a zdá se, že jsme nyní ve fázi rapidního poklesu (pozn. red.: viz také rámeček na předchozí straně). Předpovídalo se, že nové infekce z kontaminované potravy poklesnou na nulu v roce 1994 a nové případy infekcí se objeví jen díky přenosu z rodičů na potomky. Počet těchto případů je však tak nízký, že lze jen stěží hovořit o epidemii. Na základě statistického vyhodnocení lze předvídat, že infekce vyhyne okolo roku 2001, i když nebude v chovech prováděna selekce nakažených zvířat.
Předpokládáme, že konečná eradikace (vymýcení) onemocnění je možná. Historie epidemie u hovězího dobytka má však do budoucna velký význam jako pokus určit pravděpodobný stupeň vystavení lidské populace bovinní spongiformní encefalopatii a dále pravděpodobnost vztahu mezi BSE a nově objevenou variantou CJN (Creutzfeldtovy-Jakobovy choroby). Zda je 12 dosud hlášených případů nového typu onemocnění počátkem nové epidemie, je nejisté a zůstává to otázkou příštích několika let.




















